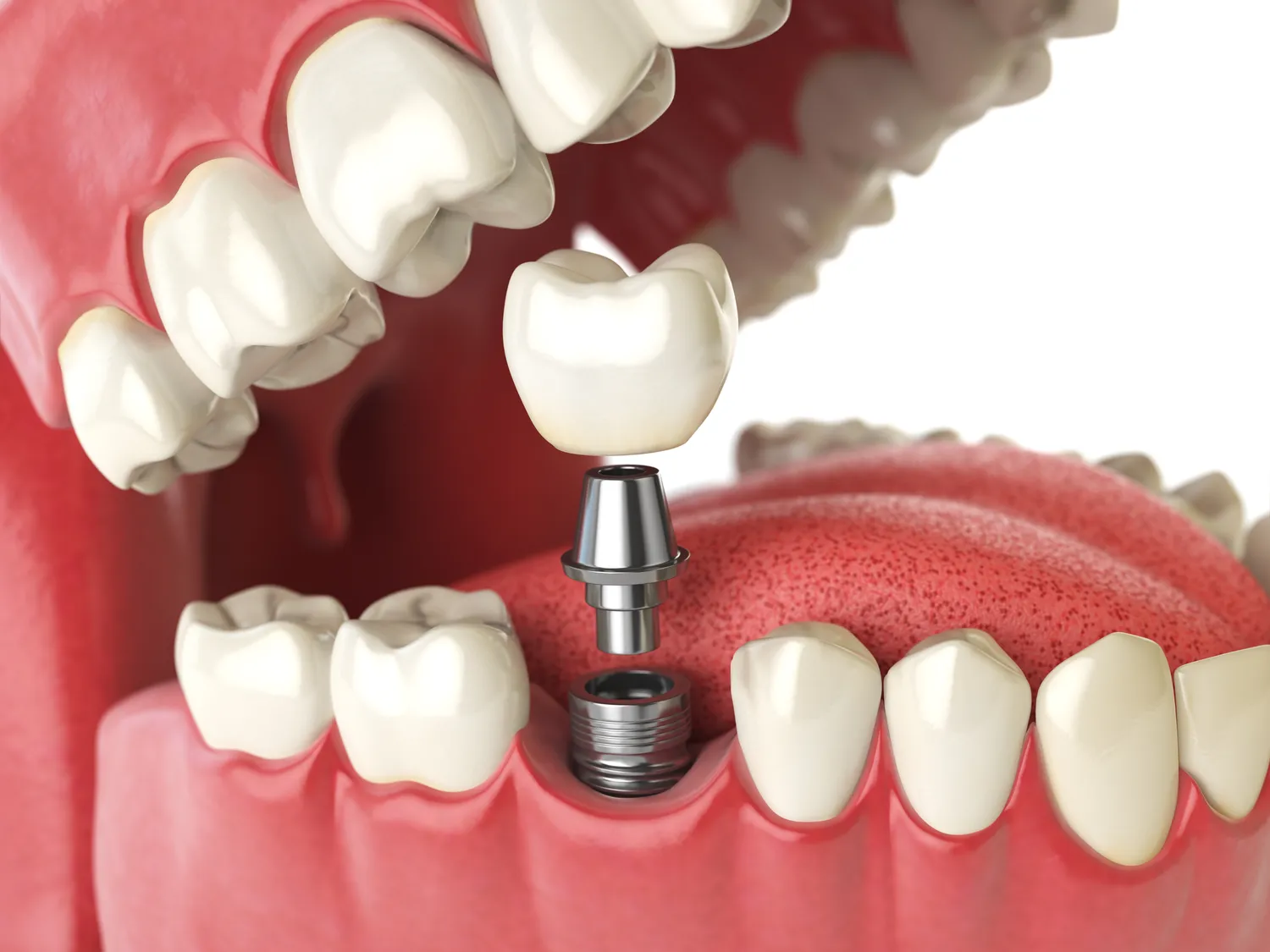
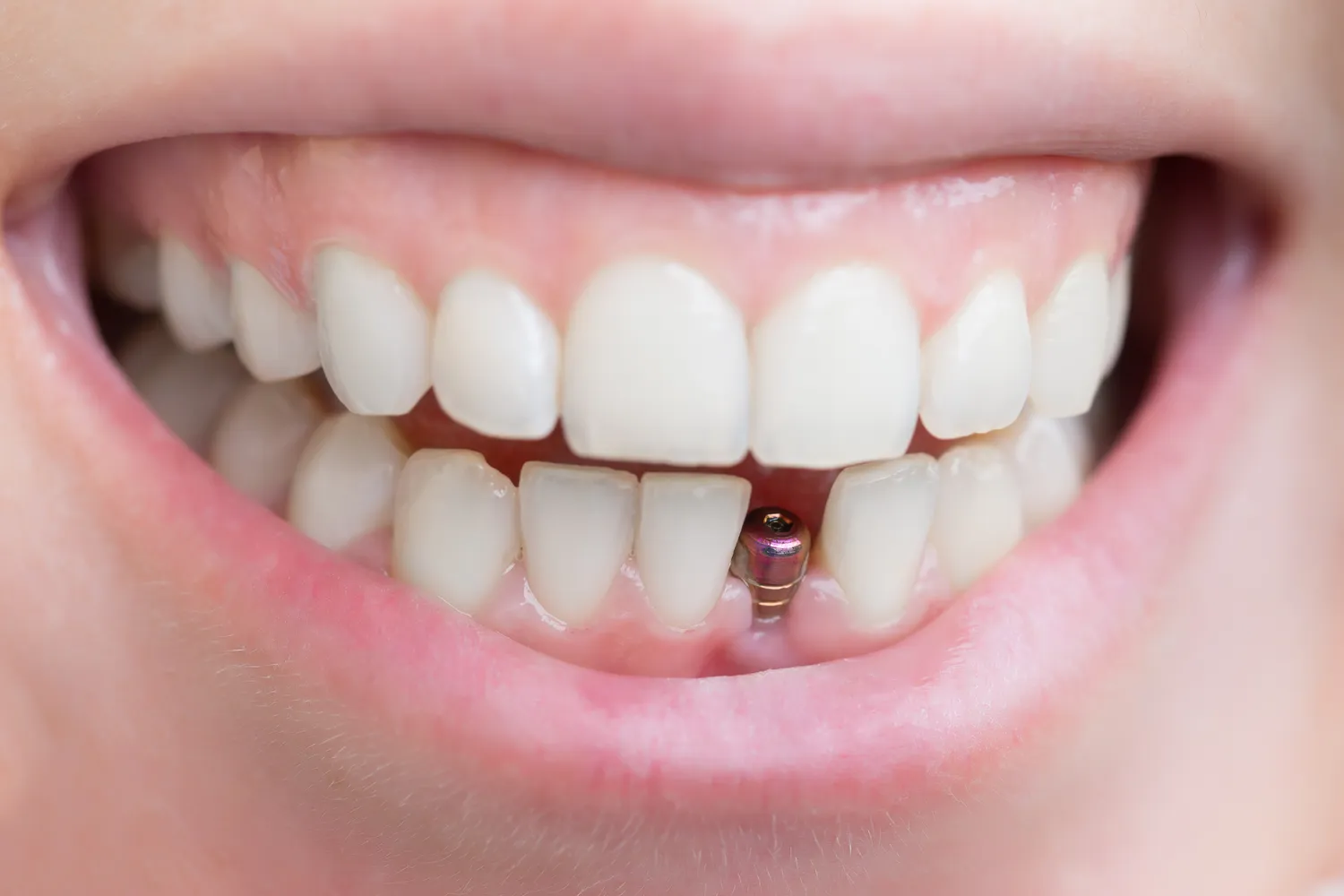
Decyzja o wszczepieniu implantów stomatologicznych jest często krokiem w kierunku odzyskania pełnej funkcjonalności i estetyki uśmiechu. Nowoczesna stomatologia oferuje rozwiązania, które potrafią skutecznie zastąpić utracone zęby, przywracając komfort jedzenia, mówienia oraz pewność siebie. Jednakże, jak każdy zabieg medyczny, również procedura implantacji niesie ze sobą pewne ryzyko i nie jest odpowiednia dla każdego pacjenta. Zanim pacjent zdecyduje się na implanty, kluczowe jest dokładne poznanie potencjalnych przeciwwskazań.
Zrozumienie, jakie czynniki mogą stanowić barierę dla bezpiecznego i skutecznego przeprowadzenia zabiegu, jest fundamentem odpowiedzialnego podejścia do leczenia. W niniejszym artykule przyjrzymy się dogłębnie implanty stomatologiczne przeciwwskazania, analizując zarówno te bezwzględne, jak i względne, które mogą wymagać szczególnej uwagi lub dodatkowych przygotowań. Celem jest dostarczenie kompleksowej wiedzy, która pozwoli pacjentom na świadome podjęcie decyzji i współpracę z lekarzem stomatologiem w celu osiągnięcia optymalnych rezultatów.
Ważne jest, aby pamiętać, że dokładna ocena stanu zdrowia pacjenta zawsze należy do kompetencji lekarza prowadzącego. Konsultacja z doświadczonym specjalistą jest nieodzowna, aby indywidualnie ocenić ryzyko i dopasować plan leczenia. Pomimo istnienia pewnych ograniczeń, wiele z nich można pokonać dzięki odpowiedniemu przygotowaniu lub zmianie podejścia terapeutycznego, co czyni implanty stomatologiczne dostępnymi dla szerszego grona pacjentów niż mogłoby się wydawać.
Kiedy implanty stomatologiczne nie są wskazane: kluczowe przeciwwskazania
Przed podjęciem decyzji o wszczepieniu implantu stomatologicznego, niezbędna jest szczegółowa analiza stanu zdrowia pacjenta. Istnieje szereg czynników, które mogą dyskwalifikować pacjenta do tego typu leczenia lub wymagać szczególnej ostrożności. Do grupy najczęściej wymienianych implanty stomatologiczne przeciwwskazania bezwzględne zalicza się choroby systemowe, które mogą znacząco wpłynąć na proces gojenia, stabilizację implantu oraz ogólne bezpieczeństwo pacjenta. Niewyrównana cukrzyca, choroby serca, zaburzenia krzepnięcia krwi, a także aktywna choroba nowotworowa to tylko niektóre z przykładów schorzeń, które mogą stanowić poważne ograniczenie.
Ponadto, pacjenci poddawani leczeniu immunosupresyjnemu lub przyjmujący leki z grupy bifosfonianów (stosowane w leczeniu osteoporozy) również wymagają indywidualnej oceny. W przypadku bifosfonianów istnieje ryzyko rozwoju martwicy kości szczęki lub żuchwy, znanej jako osteonekroza szczęki, która jest poważnym powikłaniem. Stosowanie niektórych leków psychotropowych, które mogą powodować suchość w jamie ustnej (kserostomia), również stanowi wyzwanie, ponieważ zmniejszona ilość śliny utrudnia utrzymanie higieny i sprzyja rozwojowi infekcji.
Nie bez znaczenia są również pewne nawyki pacjenta. Palenie tytoniu znacząco zwiększa ryzyko niepowodzenia leczenia implantologicznego, ponieważ nikotyna negatywnie wpływa na ukrwienie tkanek i proces gojenia. Nadmierne spożywanie alkoholu, podobnie jak palenie, może utrudniać regenerację. Ważne jest również, aby pacjent był w stanie przestrzegać rygorystycznych zasad higieny jamy ustnej, które są absolutnie kluczowe dla sukcesu leczenia implantologicznego. Brak możliwości lub chęci dbania o czystość wokół implantu może prowadzić do poważnych komplikacji, takich jak zapalenie tkanek okołowszczepowych (peri-implantitis).
Wpływ chorób ogólnoustrojowych na implanty stomatologiczne przeciwwskazania
Niewyrównana cukrzyca jest klasycznym przykładem. Wysoki poziom glukozy we krwi negatywnie wpływa na zdolność organizmu do walki z infekcjami oraz znacząco spowalnia proces regeneracji tkanek. Pacjenci z cukrzycą, szczególnie ci, u których poziom cukru jest niestabilny, są bardziej narażeni na rozwój infekcji w miejscu wszczepienia implantu oraz na problemy z jego integracją z kością. W praktyce oznacza to, że implanty stomatologiczne przeciwwskazania w przypadku cukrzycy są bardzo realne, ale często można je zminimalizować poprzez ścisłą kontrolę choroby i współpracę z lekarzem diabetologiem.
Choroby układu krążenia, takie jak nadciśnienie tętnicze, choroba wieńcowa czy przebyte zawały serca, również wymagają szczególnej uwagi. Choć same w sobie nie zawsze są bezwzględnym przeciwwskazaniem, mogą stanowić ryzyko w kontekście stresu związanego z zabiegiem chirurgicznym. Pacjenci z takimi schorzeniami często przyjmują leki rozrzedzające krew, co może wpływać na proces gojenia i zwiększać ryzyko krwawienia. W takich przypadkach konieczna jest konsultacja z kardiologiem oraz ewentualne dostosowanie farmakoterapii przed zabiegiem.
Zaburzenia krzepnięcia krwi, w tym hemofilia, to kolejny istotny czynnik. Nadmierne krwawienie podczas i po zabiegu może stanowić zagrożenie dla zdrowia pacjenta. Podobnie, choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na układ odpornościowy i procesy zapalne w organizmie, co potencjalnie utrudnia gojenie i integrację implantu. Aktywne choroby nowotworowe oraz niedawno zakończone terapie przeciwnowotworowe (chemioterapia, radioterapia) również wymagają dokładnej oceny ryzyka, często z udziałem onkologa.
Względne implanty stomatologiczne przeciwwskazania wymagające uwagi
Oprócz przeciwwskazań bezwzględnych, istnieje szereg względnych ograniczeń, które niekoniecznie dyskwalifikują pacjenta z leczenia implantologicznego, ale wymagają szczególnej troski, przygotowania lub modyfikacji planu terapeutycznego. Zrozumienie tych czynników jest kluczowe, aby zapewnić pacjentowi jak największe szanse na sukces i uniknąć niepotrzebnych komplikacji. Właściwa ocena i zarządzanie tymi czynnikami leży w gestii doświadczonego zespołu stomatologicznego.
Zła higiena jamy ustnej, choć może wydawać się oczywista, jest jednym z najczęstszych względnych przeciwwskazań. Pacjent, który nie jest w stanie lub nie chce utrzymywać nienagannej czystości zębów i dziąseł, jest narażony na rozwój infekcji bakteryjnych wokół implantu. Powoduje to zapalenie tkanek, które może doprowadzić do utraty kości wokół implantu, a w konsekwencji do jego niestabilności i wypadnięcia. Dlatego przed zabiegiem często zaleca się profesjonalne czyszczenie zębów i instruktaż higieny.
Zapalenie przyzębia (paradontoza) w aktywnej fazie jest kolejnym istotnym względnym przeciwwskazaniem. Nieleczona paradontoza osłabia tkanki podtrzymujące zęby i może prowadzić do utraty kości. Jeśli pacjent cierpi na zaawansowaną paradontozę, ryzyko powikłań po implantacji jest znacznie zwiększone. Zazwyczaj konieczne jest najpierw wyleczenie choroby przyzębia i stabilizacja stanu zapalnego, zanim rozważa się wszczepienie implantów.
Niewłaściwa ilość kości w szczęce lub żuchwie, choć technicznie można ją skorygować za pomocą zabiegów regeneracji kości (augmentacji), stanowi wyzwanie. Brak wystarczającej ilości tkanki kostnej uniemożliwia stabilne osadzenie implantu. Choć metody takie jak sterowana regeneracja kości czy podniesienie dna zatoki szczękowej pozwalają na odbudowę utraconej tkanki, są to dodatkowe, bardziej skomplikowane procedury, które zwiększają czas i koszt leczenia, a także potencjalne ryzyko.
Istotnym czynnikiem są również następujące czynniki:
- Palenie tytoniu znacząco pogarsza ukrwienie tkanek, spowalnia gojenie i zwiększa ryzyko peri-implantitis. Zaleca się rzucenie palenia na kilka tygodni przed i po zabiegu.
- Nadmierne spożywanie alkoholu osłabia układ odpornościowy i może negatywnie wpływać na regenerację.
- Niektóre choroby psychiczne lub zaburzenia neurologiczne mogą utrudniać współpracę z pacjentem i przestrzeganie zaleceń pozabiegowych.
- Ciężkie zaburzenia zgryzu, które nie zostały skorygowane, mogą nadmiernie obciążać implanty, prowadząc do ich uszkodzenia.
Zabiegi implantacji stomatologicznej przeciwwskazania związane z terapią farmakologiczną
Farmakoterapia pacjenta może stanowić istotny czynnik wpływający na bezpieczeństwo i powodzenie leczenia implantologicznego. Niektóre leki, choć niezbędne do leczenia innych schorzeń, mogą wiązać się z podwyższonym ryzykiem powikłań po wszczepieniu implantu. Dlatego kluczowa jest szczegółowa rozmowa z lekarzem stomatologiem oraz ewentualna konsultacja z lekarzem prowadzącym terapię farmakologiczną.
Szczególną grupę stanowią leki z grupy bifosfonianów, powszechnie stosowane w leczeniu osteoporozy i niektórych chorób nowotworowych. Leki te mogą prowadzić do potencjalnie poważnego powikłania, jakim jest martwica kości szczęki lub żuchwy (osteonekroza szczęki związana z lekami – MRONJ). Ryzyko to jest szczególnie wysokie u pacjentów przyjmujących bifosfoniany dożylnie, ale może występować również u osób przyjmujących je doustnie. W takich przypadkach decyzja o implantacji powinna być podejmowana z najwyższą ostrożnością, często po konsultacji z lekarzem prowadzącym leczenie podstawowe i z uwzględnieniem potencjalnych korzyści i ryzyka.
Leki immunosupresyjne, stosowane u pacjentów po przeszczepach narządów lub cierpiących na choroby autoimmunologiczne, również mogą wpływać na proces gojenia. Osłabiają one naturalną odpowiedź immunologiczną organizmu, co może sprzyjać rozwojowi infekcji oraz utrudniać prawidłową integrację implantu z kością. Pacjenci przyjmujący tego typu leki wymagają szczególnego nadzoru i często indywidualnie ustalonych protokołów leczenia.
Leki wpływające na krzepnięcie krwi, takie jak warfaryna, heparyna czy nowsze doustne antykoagulanty (NOACs), wymagają uwagi ze względu na zwiększone ryzyko krwawienia. W niektórych przypadkach konieczne może być czasowe odstawienie tych leków lub dostosowanie ich dawki pod ścisłą kontrolą lekarza, aby zminimalizować ryzyko krwawienia podczas i po zabiegu chirurgicznym. Podobnie, leki przeciwpłytkowe, jak aspiryna, mogą wpływać na proces krzepnięcia.
Ważne jest również zwrócenie uwagi na inne grupy leków:
- Niektóre leki psychotropowe mogą powodować suchość w jamie ustnej (kserostomia), co zwiększa ryzyko próchnicy i chorób przyzębia, a także utrudnia utrzymanie higieny wokół implantu.
- Długotrwałe stosowanie kortykosteroidów, zwłaszcza w wysokich dawkach, może osłabiać układ odpornościowy i spowalniać gojenie.
- Leki cytostatyczne, stosowane w chemioterapii, mogą znacząco wpływać na stan błony śluzowej jamy ustnej i procesy regeneracyjne.
Przed przystąpieniem do leczenia implantologicznego, każdy pacjent powinien przedstawić lekarzowi pełną listę przyjmowanych leków, w tym leków bez recepty, suplementów diety i ziół. Tylko pełna wiedza pozwala na właściwą ocenę ryzyka i podjęcie optymalnych decyzji terapeutycznych.
Implanty stomatologiczne przeciwwskazania w specyficznych sytuacjach klinicznych
Poza ogólnymi przeciwwskazaniami medycznymi, istnieją również sytuacje kliniczne, które mogą wpływać na możliwość i bezpieczeństwo przeprowadzenia zabiegu wszczepienia implantów stomatologicznych. Wymagają one od lekarza indywidualnego podejścia i starannego zaplanowania leczenia, uwzględniającego specyfikę danego przypadku. Zrozumienie tych niuansów jest kluczowe dla osiągnięcia sukcesu terapeutycznego.
Wiek pacjenta, choć sam w sobie nie jest zazwyczaj przeciwwskazaniem, może mieć znaczenie. U młodych osób, których rozwój kości szczęk i żuchwy jeszcze nie jest zakończony, wszczepianie implantów może być przedwczesne. Zbyt wczesne umieszczenie implantu w rosnącej kości może prowadzić do jego nieprawidłowego położenia w stosunku do zgryzu i innych zębów. Z kolei u pacjentów w podeszłym wieku, choć nie ma ścisłych ograniczeń wiekowych, ważne jest ogólne rozeznanie stanu zdrowia i zdolności do regeneracji.
Przemysłowe czynniki środowiskowe, takie jak praca w narażeniu na niektóre toksyny lub promieniowanie, mogą wpływać na stan tkanki kostnej i ogólną odporność organizmu, choć są to rzadsze sytuacje. Bardziej powszechne są problemy związane z brakiem odpowiedniej ilości tkanki kostnej. Jest to częsty problem po utracie zębów, szczególnie długotrwałej, lub po przebytych urazach czy chorobach. W takich przypadkach konieczne mogą być procedury augmentacji kości, które zwiększają złożoność leczenia.
Nawykowe zgrzytanie zębami (bruksizm) jest kolejnym istotnym czynnikiem, który należy wziąć pod uwagę. Nadmierne siły działające na implanty w wyniku bruksizmu mogą prowadzić do ich przeciążenia, mikrouszkodzeń, a nawet złamania. Pacjenci cierpiący na bruksizm zazwyczaj wymagają noszenia specjalnej szyny zgryzowej nocą, aby chronić implanty przed nadmiernym obciążeniem. Jest to jednak zazwyczaj względne przeciwwskazanie, które można skutecznie zarządzać.
Ciąża stanowi jedno z najczęściej wymienianych względnych przeciwwskazań. Chociaż nie ma bezpośredniego ryzyka dla płodu związanego z samym zabiegiem, zaleca się odroczenie procedury implantacji do okresu po połogu. Jest to związane z fizjologicznymi zmianami w organizmie kobiety w ciąży, potencjalnym dyskomfortem związanym z zabiegiem i koniecznością stosowania leków przeciwbólowych. Dodatkowo, planowanie zabiegu w tym okresie może być utrudnione przez konieczność unikania pewnych leków i procedur.
Ważne jest także uwzględnienie następujących aspektów:
- Przewlekłe infekcje w jamie ustnej, nawet niezwiązane bezpośrednio z miejscem planowanej implantacji, mogą stanowić ogólne ryzyko dla gojenia.
- Niewłaściwa higiena protez ruchomych, jeśli pacjent je używa, może świadczyć o trudnościach w utrzymaniu higieny jamy ustnej, co jest kluczowe dla implantów.
- Niektóre procedury medyczne, np. radioterapia okolicy głowy i szyi, mogą znacząco osłabić tkankę kostną i śluzówkę, zwiększając ryzyko powikłań.
Każdy pacjent jest unikalny, a decyzja o implantacji powinna być podejmowana po dokładnej analizie wszystkich indywidualnych czynników ryzyka.
OCP przewoźnika jako przykład ograniczeń w dostępie do procedur medycznych
W kontekście szeroko pojętych procedur medycznych, w tym również implantologii, warto zwrócić uwagę na rolę ubezpieczeń i ich ograniczeń. Choć OCP przewoźnika nie odnosi się bezpośrednio do przeciwwskazań medycznych do zabiegu implantacji, stanowi przykład mechanizmu, który może wpływać na dostępność lub zakres refundacji pewnych świadczeń medycznych, w tym potencjalnie tych związanych z powikłaniami po zabiegach. Zrozumienie tego aspektu pozwala lepiej ocenić całościowy proces leczenia.
OCP (Odpowiedzialność Cywilna Przewoźnika) jest ubezpieczeniem obowiązkowym dla wszystkich podmiotów wykonujących transport drogowy osób lub rzeczy. Jego głównym celem jest ochrona poszkodowanych w wypadkach komunikacyjnych poprzez zapewnienie im odszkodowania za poniesione szkody, w tym szkody na osobie. W przypadku wypadku z udziałem pojazdu objętego ubezpieczeniem OCP, poszkodowany może liczyć na pokrycie kosztów leczenia, rehabilitacji, a także rekompensatę za utracone zarobki czy ból i cierpienie.
Choć ubezpieczenie OCP skupia się na zdarzeniach transportowych, warto zauważyć, że w szerszym ujęciu systemy ubezpieczeniowe mogą wpływać na dostęp do zaawansowanych procedur medycznych. W przypadku powikłań po zabiegu implantacji, które mogłyby wynikać z wypadku komunikacyjnego (choć jest to scenariusz rzadki i wymagałby udowodnienia związku przyczynowego), ubezpieczenie OCP mogłoby potencjalnie pokryć część kosztów leczenia. Jednakże, jest to sytuacja wyjątkowa i zazwyczaj inne rodzaje ubezpieczeń, takie jak ubezpieczenie zdrowotne czy prywatne ubezpieczenia medyczne, odgrywają kluczową rolę w finansowaniu leczenia stomatologicznego, w tym implantacji.
Należy podkreślić, że OCP przewoźnika nie jest ubezpieczeniem, które refunduje standardowe zabiegi medyczne czy stomatologiczne wynikające z naturalnych procesów organizmu lub schorzeń niezwiązanych z wypadkiem. Jego zakres jest ściśle określony przez przepisy prawa i dotyczy szkód powstałych w związku z prowadzeniem działalności transportowej. Niemniej jednak, analiza działania tego typu ubezpieczeń przypomina o tym, jak ważne jest posiadanie odpowiedniego zabezpieczenia finansowego w przypadku leczenia medycznego, które bywa kosztowne. Dobrze dobrana polisa ubezpieczeniowa może znacząco ułatwić dostęp do nowoczesnych metod leczenia, minimalizując obciążenie finansowe pacjenta i pozwalając skupić się na procesie zdrowienia.