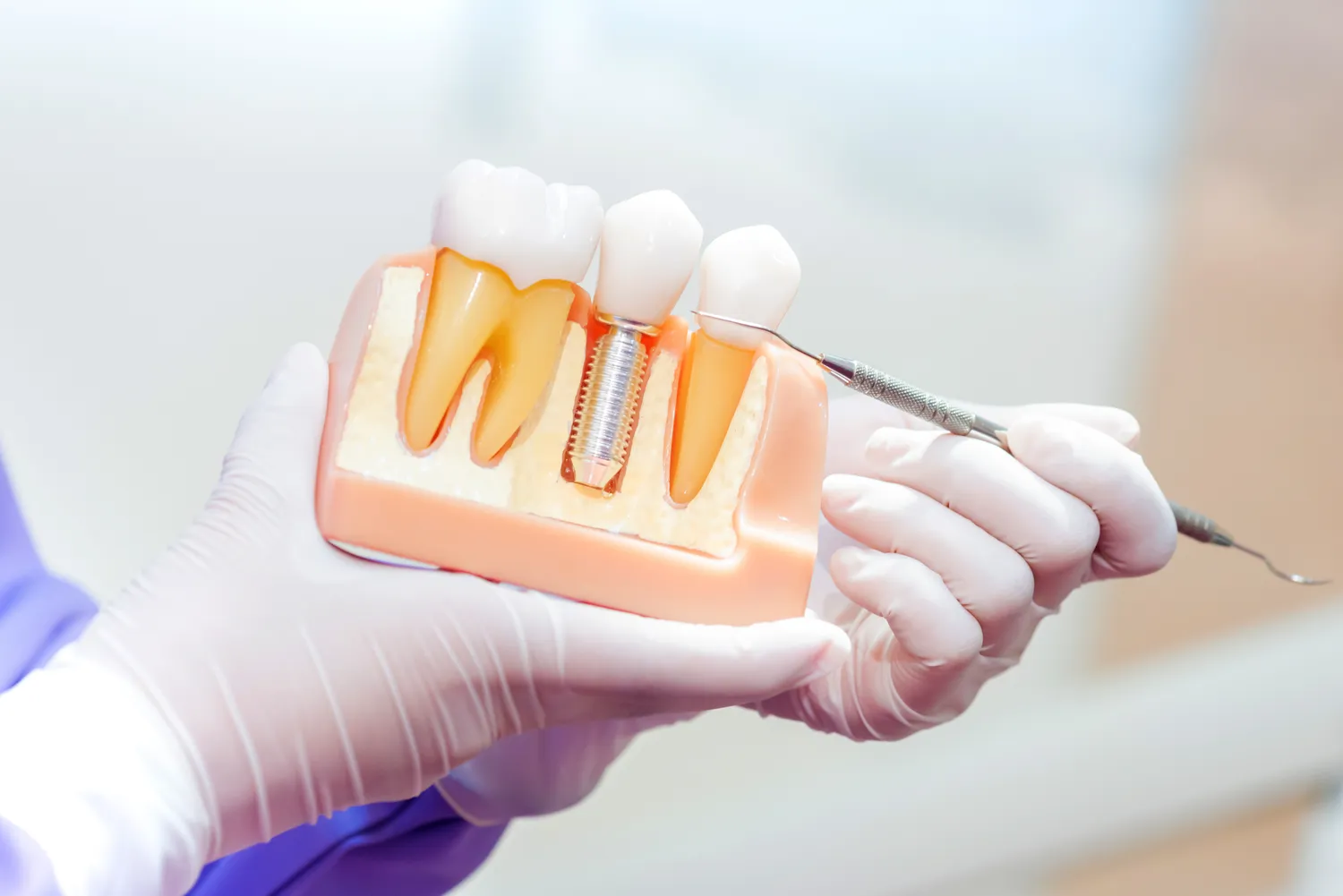
Dowiedzenie się, jak wygląda kanałowe leczenie zęba, jest kluczowe dla zrozumienia procesu, który ratuje zęby przed ekstrakcją. Endodoncja, czyli leczenie kanałowe, to dziedzina stomatologii zajmująca się schorzeniami miazgi zębowej – tkanki znajdującej się wewnątrz zęba, zawierającej nerwy, naczynia krwionośne i limfatyczne. Gdy miazga ulega zapaleniu lub infekcji, zazwyczaj na skutek głębokiego ubytku próchniczego, urazu mechanicznego lub pęknięcia zęba, pojawia się silny ból i ryzyko rozprzestrzenienia się stanu zapalnego na otaczające tkanki, prowadząc do powstania ropnia.
Celem leczenia kanałowego jest usunięcie zainfekowanej lub martwej miazgi, dokładne oczyszczenie i dezynfekcja kanałów korzeniowych, a następnie ich szczelne wypełnienie specjalnym materiałem. Dzięki temu ząb zostaje uratowany przed usunięciem, a pacjent odczuwa ulgę w bólu. Jest to procedura często kojarzona z bólem i dyskomfortem, jednak współczesna stomatologia, dzięki zaawansowanym technikom znieczulenia i precyzyjnym narzędziom, sprawia, że zabieg jest znacznie bardziej komfortowy niż dawniej. Zrozumienie poszczególnych etapów procesu pozwala pacjentowi lepiej przygotować się psychicznie i fizycznie do wizyty u stomatologa.
Wielu pacjentów zastanawia się, czy leczenie kanałowe boli. Odpowiedź brzmi: niekoniecznie. Dzięki nowoczesnym, skutecznym środkom znieczulającym miejscowo, pacjent podczas zabiegu nie odczuwa bólu. Odczuwanie dyskomfortu może pojawić się po ustąpieniu znieczulenia, ale zwykle jest łagodne i można je kontrolować za pomocą przepisanych przez lekarza leków przeciwbólowych. Kluczowe jest jednak, aby nie zwlekać z leczeniem, ponieważ nieleczony stan zapalny miazgi może prowadzić do poważniejszych komplikacji i znacznie trudniejszego leczenia w przyszłości.
Jak przebiega szczegółowo kanałowe leczenie zęba krok po kroku
Przebieg kanałowego leczenia zęba jest procesem wieloetapowym, wymagającym precyzji i cierpliwości zarówno od lekarza, jak i pacjenta. Pierwszym krokiem jest dokładna diagnostyka. Dentysta ocenia stan zęba, zwykle za pomocą badania klinicznego i zdjęć rentgenowskich (RTG), które pozwalają uwidocznić głębokość zmian próchnicowych, stan miazgi oraz ewentualne zmiany zapalne w kości wokół wierzchołka korzenia. Czasami konieczne może być wykonanie tomografii komputerowej (CBCT), która daje trójwymiarowy obraz pola zabiegowego.
Kolejnym etapem jest znieczulenie. Stosuje się miejscowe środki znieczulające, które eliminują ból podczas całego zabiegu. Następnie lekarz izoluje ząb od reszty jamy ustnej za pomocą koferdamu – gumowej osłony, która zapobiega dostaniu się śliny i bakterii do pola zabiegowego oraz chroni pacjenta przed połknięciem narzędzi lub płynów płuczących. Po otwarciu komory zęba, dentysta lokalizuje ujścia kanałów korzeniowych.
Następnie rozpoczyna się etap opracowywania kanałów. Polega on na usunięciu zainfekowanej lub martwej miazgi za pomocą specjalnych, cienkich narzędzi endodontycznych – pilników. Kanały są jednocześnie płukane roztworami dezynfekującymi, które mają na celu usunięcie bakterii i pozostałości tkanki. Długość kanałów jest precyzyjnie mierzona za pomocą endometru, a następnie potwierdzana radiologicznie. Po mechanicznym oczyszczeniu i chemicznej dezynfekcji, kanały muszą zostać dokładnie wysuszone.
Ostatnim etapem właściwego leczenia kanałowego jest wypełnienie kanałów. Stosuje się do tego gutaperkę – naturalny materiał o właściwościach plastycznych, który po podgrzaniu szczelnie wypełnia kanał, zapobiegając ponownemu zakażeniu. Po wypełnieniu kanałów, ząb jest tymczasowo lub na stałe odbudowywany. Zwykle po leczeniu kanałowym ząb jest osłabiony, dlatego często wymaga wzmocnienia za pomocą wkładu koronowo-korzeniowego i pokrycia koroną protetyczną, która chroni go przed złamaniem.
Jakie są główne etapy leczenia kanałowego zęba pod mikroskopem
Leczenie kanałowe pod mikroskopem to metoda, która znacząco zwiększa precyzję i skuteczność zabiegu. Mikroskop stomatologiczny zapewnia powiększony obraz pola zabiegowego, co pozwala dentyście dostrzec najdrobniejsze szczegóły, które są niewidoczne gołym okiem. Dzięki temu możliwe jest precyzyjne zlokalizowanie wszystkich ujść kanałów, nawet tych dodatkowych lub bardzo wąskich, a także dokładne usunięcie zainfekowanej tkanki i wypełnienie kanałów. Jest to szczególnie ważne w przypadku zębów z bardzo skomplikowaną anatomią korzeni.
Pierwszym krokiem, podobnie jak w standardowym leczeniu, jest diagnostyka i znieczulenie. Następnie ząb jest izolowany koferdamem. Kluczowa różnica polega na tym, że dentysta pracuje pod mikroskopem, który jest ustawiony nad pacjentem. Powiększenie pozwala na bardzo dokładne oczyszczenie komory zęba i odnalezienie wszystkich ujść kanałów korzeniowych. Często podczas zabiegu stosuje się również specjalne oświetlenie i powiększone narzędzia, które ułatwiają pracę w trudnych warunkach.
Kolejne etapy – poszerzanie, kształtowanie i dezynfekcja kanałów – również odbywają się pod kontrolą mikroskopu. Dzięki powiększeniu lekarz ma pewność, że wszystkie boczne kanały i kanalików są dokładnie oczyszczone i wypełnione. Mikroskop pozwala na precyzyjne usunięcie wszelkich przeszkód, jak na przykład złamane narzędzia czy niedopełnione fragmenty kanału z poprzedniego leczenia. Jest to szczególnie istotne przy leczeniu kanałowym zębów martwych, gdzie ryzyko powikłań jest większe.
Wypełnienie kanałów gutaperką również jest wykonywane z niezwykłą precyzją pod mikroskopem. Lekarz ma pełną kontrolę nad procesem, upewniając się, że materiał szczelnie wypełnia całą przestrzeń kanału, aż do jego wierzchołka. Po zakończeniu leczenia kanałowego, ząb jest często odbudowywany, a mikroskop może być również pomocny przy precyzyjnym dopasowaniu elementów odbudowy. Zabieg pod mikroskopem, choć często dłuższy, zazwyczaj przynosi lepsze rezultaty i zwiększa szansę na długoterminowe powodzenie leczenia.
Jakie powikłania mogą pojawić się po leczeniu kanałowym zęba
Chociaż leczenie kanałowe jest procedurą o wysokiej skuteczności, jak każdy zabieg medyczny, niesie ze sobą pewne ryzyko powikłań. Zrozumienie potencjalnych problemów pozwala na odpowiednie reagowanie i minimalizowanie ich skutków. Jednym z najczęstszych powikłań jest przejściowy ból i dyskomfort po zabiegu. Jest to normalna reakcja organizmu na interwencję, która zwykle ustępuje w ciągu kilku dni i jest łatwa do opanowania za pomocą leków przeciwbólowych.
Innym możliwym powikłaniem jest niedostateczne wypełnienie kanałów. Jeśli kanały nie zostaną wypełnione szczelnie, mogą pozostać w nich bakterie, które doprowadzą do ponownego rozwoju stanu zapalnego. Może to objawiać się bólem, obrzękiem lub powstaniem przetoki. W takiej sytuacji konieczne może być powtórne leczenie kanałowe, czyli reendodoncja. Podobnie, jeśli podczas zabiegu dojdzie do złamania narzędzia endodontycznego w kanale, może to utrudnić jego dalsze opracowanie i wypełnienie, stwarzając ryzyko niepowodzenia leczenia.
Istnieje również ryzyko perforacji korzenia, czyli nieumyślnego przebicia ściany kanału korzeniowego podczas zabiegu. Perforacja może prowadzić do zapalenia tkanek otaczających ząb i utrudniać prawidłowe wypełnienie kanału. W niektórych przypadkach, zwłaszcza gdy perforacja jest mała i zlokalizowana w odpowiednim miejscu, możliwe jest jej zaopatrzenie. Jednak większe perforacje mogą prowadzić do konieczności resekcji wierzchołka korzenia lub nawet ekstrakcji zęba.
Niezdiagnozowane lub przeoczone dodatkowe kanały również mogą stanowić problem. Jeśli nie wszystkie kanały zostaną odnalezione i oczyszczone, bakterie w nich zalegające mogą być źródłem przewlekłego stanu zapalnego. W przypadku martwych zębów, które nie zostały odpowiednio leczone kanałowo, może dojść do rozwoju zmian zapalnych w okolicy wierzchołka korzenia, widocznych na zdjęciu RTG. W takich sytuacjach często zaleca się ponowne leczenie kanałowe lub zabieg resekcji wierzchołka korzenia.
Jakie są alternatywy dla kanałowego leczenia zęba i kiedy je rozważyć
Kiedy stajemy przed diagnozą wymagającą leczenia kanałowego, naturalne jest pytanie o alternatywne metody postępowania. W większości przypadków, gdy miazga zęba jest nieodwracalnie uszkodzona lub zainfekowana, leczenie kanałowe jest jedynym sposobem na uratowanie zęba. Jednak istnieją sytuacje, w których można rozważyć inne podejścia, zwłaszcza na wczesnym etapie zapalenia miazgi.
Jedną z takich alternatyw, stosowaną w przypadku częściowego uszkodzenia miazgi, jest pokrycie miazgi. Procedura ta polega na tym, że po usunięciu głębokiego ubytku, na odsłoniętą miazgę nakłada się specjalny materiał, który ma na celu pobudzenie jej do regeneracji i stworzenie bariery ochronnej. Jest to metoda stosowana głównie u młodych pacjentów z żywą miazgą, gdzie jest większa szansa na jej zachowanie. Sukces tej procedury nie jest jednak gwarantowany i często wymaga dalszej obserwacji.
W przypadku nieodwracalnego zapalenia miazgi lub martwicy, główną alternatywą dla leczenia kanałowego jest ekstrakcja zęba, czyli jego usunięcie. Jest to rozwiązanie ostateczne, które rozwiązuje problem bólu i infekcji, ale wiąże się z konsekwencjami. Utrata zęba prowadzi do przemieszczania się zębów sąsiednich, zaniku kości w miejscu utraty zęba oraz problemów z gryzieniem i estetyką. Po ekstrakcji zazwyczaj konieczne jest zastosowanie uzupełnienia protetycznego, takiego jak most czy implant, co generuje dodatkowe koszty i wymaga kolejnych zabiegów.
Czasami, w przypadku powikłanych infekcji lub zmian okołowierzchołkowych, można rozważyć zabieg resekcji wierzchołka korzenia. Jest to zabieg chirurgiczny, który polega na usunięciu fragmentu wierzchołka korzenia wraz ze zmianą zapalną i wypełnieniu kanału od strony wierzchołka. Jest to jednak procedura ratunkowa, stosowana gdy leczenie kanałowe nie przyniosło oczekiwanych rezultatów lub gdy występują specyficzne wskazania. Decyzja o wyborze metody leczenia zawsze powinna być podejmowana indywidualnie, w porozumieniu z lekarzem stomatologiem, po dokładnej analizie stanu zęba i ogólnego stanu zdrowia pacjenta.
Jak przygotować się do zabiegu kanałowego leczenia zęba
Odpowiednie przygotowanie do zabiegu kanałowego leczenia zęba jest kluczowe dla komfortu pacjenta i powodzenia procedury. Pierwszym krokiem jest umówienie się na wizytę i dokładne omówienie całego procesu z lekarzem stomatologiem. Ważne jest, aby zadać wszystkie nurtujące pytania, rozwiać wątpliwości i dowiedzieć się, czego można się spodziewać. Pozwoli to zredukować stres i niepokój związany z zabiegiem.
Przed wizytą, jeśli pacjent przyjmuje jakiekolwiek leki, zwłaszcza te wpływające na krzepliwość krwi, powinien poinformować o tym lekarza. W niektórych przypadkach może być konieczna konsultacja z lekarzem rodzinnym lub specjalistą w celu dostosowania terapii lub uzyskania zaleceń. Ważne jest również, aby dzień przed zabiegiem i w dniu wizyty zadbać o odpowiednie nawodnienie organizmu i dobrze się wyspać.
Przed samą wizytą należy zjeść lekki posiłek, aby uniknąć uczucia głodu podczas dłuższego zabiegu i po ustąpieniu znieczulenia. Należy również pamiętać o higienie jamy ustnej – umyć zęby i użyć nici dentystycznej. W dniu zabiegu warto ubrać się w wygodne ubranie. Jeśli pacjent jest szczególnie zestresowany, może porozmawiać z lekarzem o możliwości zastosowania dodatkowych metod relaksacyjnych, takich jak sedacja wziewna podtlenkiem azotu.
Po zabiegu pacjent otrzyma zalecenia dotyczące higieny jamy ustnej, stosowania leków przeciwbólowych oraz diety. Ważne jest, aby ich przestrzegać. Zwykle zaleca się unikanie gorących napojów i pokarmów bezpośrednio po zabiegu, dopóki nie ustąpi znieczulenie. Należy również unikać gryzienia na stronę leczonego zęba, jeśli jest on tymczasowo odbudowany. W razie jakichkolwiek niepokojących objawów, takich jak silny ból, obrzęk czy gorączka, należy niezwłocznie skontaktować się z gabinetem stomatologicznym.