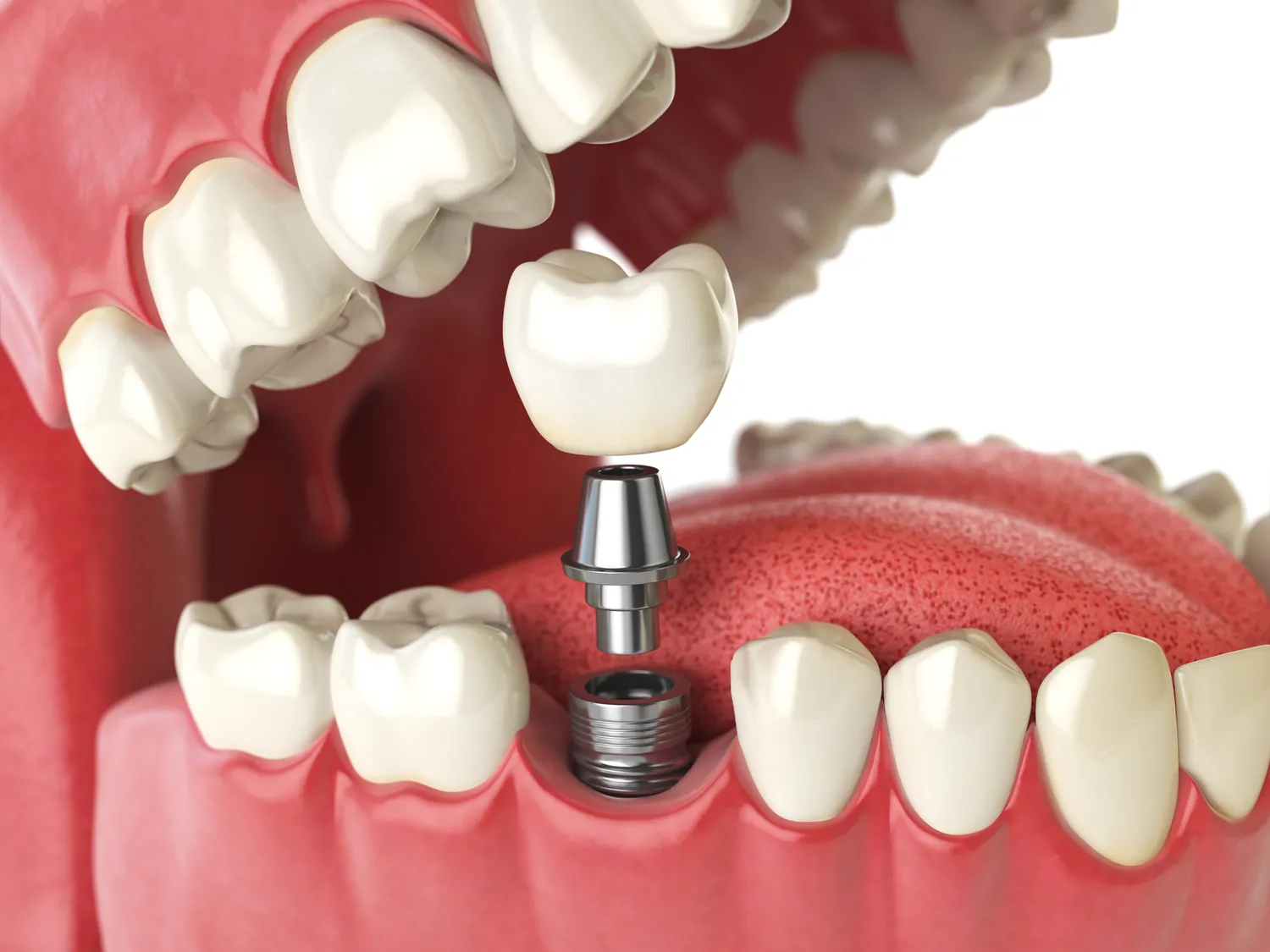
Implanty zębów od lat cieszą się niesłabnącą popularnością jako jedna z najskuteczniejszych i najbardziej estetycznych metod uzupełniania braków w uzębieniu. Oferują naturalny wygląd, komfort użytkowania oraz trwałość porównywalną z naturalnymi zębami. Jednak, jak każda procedura medyczna, również wszczepienie implantów stomatologicznych wiąże się z pewnymi ograniczeniami i nie jest dostępne dla każdego pacjenta. Kluczowe jest zrozumienie, że decyzja o implantacji powinna być poprzedzona szczegółową analizą stanu zdrowia pacjenta, a także indywidualnych predyspozycji.
Istnieją sytuacje, w których przeciwwskazania do implantów zębów stają się na tyle znaczące, że konieczne jest poszukiwanie alternatywnych metod leczenia lub odroczenie zabiegu do momentu poprawy stanu zdrowia pacjenta. Lekarz stomatolog, specjalizujący się w implantologii, jest zobowiązany do przeprowadzenia dokładnego wywiadu medycznego oraz serii badań diagnostycznych, aby ocenić, czy implantacja jest bezpieczna i przyniesie oczekiwane rezultaty. Ignorowanie potencjalnych przeciwwskazań może prowadzić do poważnych komplikacji, takich jak odrzucenie implantu, infekcje, czy problemy z gojeniem.
Niniejszy artykuł ma na celu dogłębne przybliżenie tematyki przeciwwskazań do implantacji zębów. Skupimy się na różnych czynnikach medycznych i ogólnoustrojowych, które mogą wpływać na powodzenie leczenia implantologicznego. Zrozumienie tych ograniczeń jest kluczowe dla pacjentów rozważających tę formę odbudowy uśmiechu, a także dla specjalistów planujących terapię. Pozwoli to na podjęcie świadomej decyzji i wybór optymalnej drogi do odzyskania pełnej funkcjonalności i estetyki uzębienia.
Znaczenie oceny stanu zdrowia przed zabiegiem implantacji
Podstawowym i absolutnie kluczowym etapem poprzedzającym wszczepienie implantu zębowego jest kompleksowa ocena ogólnego stanu zdrowia pacjenta. To właśnie choroby przewlekłe, przyjmowane leki, a nawet styl życia mogą stanowić istotne przeciwwskazania do implantacji. Stomatolog implantolog musi dysponować pełnym obrazem kondycji pacjenta, aby zminimalizować ryzyko powikłań pooperacyjnych i zapewnić długoterminowy sukces leczenia. Zaniedbanie tego etapu może skutkować poważnymi problemami, takimi jak utrata implantu, infekcje, czy opóźnione gojenie.
Wszczepienie implantu jest zabiegiem chirurgicznym, który wymaga od organizmu odpowiedniej zdolności do regeneracji i zwalczania ewentualnych infekcji. Układ odpornościowy pacjenta odgrywa tu fundamentalną rolę. Choroby, które osłabiają układ immunologiczny, mogą znacząco utrudnić proces osteointegracji, czyli zrastania się implantu z tkanką kostną. Jest to fundamentalny etap, od którego zależy stabilność i trwałość przyszłego uzupełnienia protetycznego. Dlatego szczegółowa anamneza, obejmująca historię chorób, alergie oraz przyjmowane leki, jest absolutnie niezbędna.
Dodatkowo, lekarz musi uwzględnić potencjalne interakcje między wszczepianym materiałem a organizmem pacjenta. Chociaż implanty wykonane są zazwyczaj z biokompatybilnego tytanu, istnieją rzadkie przypadki nadwrażliwości, które mogą prowadzić do niepowodzenia zabiegu. Wiedza o wszelkich schorzeniach, nawet tych pozornie niezwiązanych z jamą ustną, pozwala na lepsze zaplanowanie procedury, a w razie potrzeby – na wdrożenie odpowiednich środków ostrożności lub zaproponowanie alternatywnego leczenia.
Choroby ogólnoustrojowe jako główne przeciwwskazania do implantów
Istnieje szereg chorób ogólnoustrojowych, które mogą stanowić bezwzględne lub względne przeciwwskazania do wszczepienia implantów zębowych. Ich obecność wymaga szczególnej ostrożności, a często nawet całkowitej rezygnacji z tej metody leczenia. Nieleczone lub źle kontrolowane schorzenia mogą znacząco zwiększyć ryzyko powikłań, takich jak infekcje, problemy z gojeniem, czy nawet odrzucenie implantu przez organizm. Dlatego tak istotne jest, aby pacjent otwarcie informował lekarza o wszystkich swoich dolegliwościach.
Do grupy chorób, które najczęściej wiążą się z przeciwwskazaniami do implantacji, należą przede wszystkim nieuregulowana cukrzyca. Wysoki poziom glukozy we krwi negatywnie wpływa na proces gojenia ran i zwiększa podatność na infekcje, co jest szczególnie niebezpieczne w przypadku zabiegu chirurgicznego. Pacjenci z cukrzycą powinni mieć zapewnioną ścisłą kontrolę poziomu cukru we krwi, najlepiej poniżej 150-180 mg/dL, aby zminimalizować ryzyko powikłań. Warto podkreślić, że dobrze kontrolowana cukrzyca nie musi być bezwzględnym przeciwwskazaniem, ale wymaga ścisłej współpracy między diabetologiem a stomatologiem.
Innymi schorzeniami, które wymagają uwagi, są choroby sercowo-naczyniowe, zwłaszcza te związane z przyjmowaniem leków przeciwkrzepliwych. Wszczepienie implantu wiąże się z ryzykiem krwawienia, a preparaty te mogą je nasilać. Decyzja o zabiegu wymaga konsultacji z kardiologiem i potencjalnego dostosowania terapii. Również choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów, czy choroby tkanki łącznej, mogą wpływać na proces gojenia i zrastania się kości z implantem. W takich przypadkach konieczna jest indywidualna ocena ryzyka i korzyści, często w porozumieniu z lekarzem prowadzącym pacjenta.
Ograniczenia związane z niektórymi terapiami farmakologicznymi
Przyjmowanie określonych leków stanowi istotne przeciwwskazanie do implantacji zębów lub wymaga zastosowania szczególnych środków ostrożności. Wpływ farmakoterapii na proces gojenia, krzepnięcie krwi czy funkcjonowanie układu odpornościowego może znacząco zwiększyć ryzyko powikłań po zabiegu wszczepienia implantu. Dlatego tak ważne jest, aby pacjent przed podjęciem decyzji o implantacji przedstawił lekarzowi dentyście pełną listę przyjmowanych preparatów, wraz z dawkowaniem i wskazaniami.
Jedną z najczęściej wymienianych grup leków, które mogą stanowić problem, są leki antyagregacyjne i przeciwkrzepliwe, takie jak aspiryna, klopidogrel czy warfaryna. Stosowane w profilaktyce i leczeniu chorób sercowo-naczyniowych, znacząco zwiększają ryzyko krwawienia podczas i po zabiegu chirurgicznym. W takich przypadkach decyzja o implantacji musi być podjęta w ścisłej współpracy z kardiologiem, który oceni, czy możliwe jest tymczasowe odstawienie leków lub ich zamiana na preparaty o mniejszym wpływie na krzepliwość krwi. Niekiedy konieczne jest wdrożenie specjalnych procedur śródoperacyjnych, minimalizujących ryzyko krwawienia.
Kolejną grupą leków, na które należy zwrócić uwagę, są kortykosteroidy (sterydy). Długotrwałe przyjmowanie tych preparatów, zarówno w formie doustnej, jak i wziewnej, może osłabiać układ odpornościowy i spowalniać proces gojenia. Wpływa to negatywnie na zdolność organizmu do prawidłowego zintegrowania implantu z kością. W przypadku pacjentów stosujących kortykosteroidy, lekarz implantolog powinien rozważyć konieczność konsultacji z lekarzem prowadzącym i potencjalnie zaplanować podawanie antybiotyków profilaktycznie. Istotne jest również unikanie zabiegów w okresach zwiększonego stresu dla organizmu, który może nasilać działanie sterydów.
Problemy z higieną jamy ustnej jako bariera dla powodzenia implantacji
Niewystarczająca lub nieprawidłowa higiena jamy ustnej stanowi jedno z najczęstszych i jednocześnie najłatwiejszych do wyeliminowania przeciwwskazań do wszczepienia implantów zębowych. Zdrowie dziąseł i przyzębia jest fundamentem dla trwałego sukcesu leczenia implantologicznego. Obecność stanów zapalnych, takich jak zapalenie dziąseł czy paradontoza, znacząco zwiększa ryzyko infekcji wokół implantu, co może prowadzić do jego utraty. Dlatego przed przystąpieniem do zabiegu implantacji, niezwykle ważne jest doprowadzenie jamy ustnej do optymalnego stanu zdrowia.
Pacjenci z zaawansowaną paradontozą, gdzie doszło do znacznej utraty kości wokół zębów, często nie posiadają wystarczającej ilości tkanki kostnej do stabilnego osadzenia implantu. W takich przypadkach konieczne jest przeprowadzenie odpowiednich zabiegów periodontologicznych, mających na celu zatrzymanie postępu choroby i regenerację utraconej kości, zanim będzie można rozważyć implantację. Sam proces leczenia paradontozy wymaga od pacjenta zdyscyplinowania i skrupulatności w codziennej higienie, co jest dobrym prognostykiem na przyszłość.
Nawet po udanym zabiegu wszczepienia implantu, utrzymanie nienagannej higieny jest absolutnie kluczowe. Brak regularnego i prawidłowego czyszczenia implantów oraz otaczających je tkanek prowadzi do gromadzenia się płytki bakteryjnej, co z czasem może wywołać zapalenie błony śluzowej wokół implantu (mukozitis), a następnie zapalenie kości i dziąsła (peri-implantitis). Jest to jedna z głównych przyczyn utraty implantów w dłuższej perspektywie. Dlatego przed zabiegiem lekarz musi mieć pewność, że pacjent jest gotów i zmotywowany do regularnego i prawidłowego dbania o higienę swojego nowego uzębienia.
Ważność odpowiedniej ilości i jakości tkanki kostnej dla implantów
Kluczowym warunkiem powodzenia zabiegu implantacji zęba jest posiadanie wystarczającej ilości oraz odpowiedniej jakości tkanki kostnej w miejscu planowanego wszczepienia implantu. Kość szczęki lub żuchwy musi być na tyle szeroka i wysoka, aby zapewnić implantowi stabilne i trwałe oparcie. Brak odpowiedniego podparcia kostnego stanowi jedno z najczęściej występujących przeciwwskazań do implantacji, które jednak w wielu przypadkach można skorygować za pomocą zaawansowanych technik regeneracji kości.
Utrata zębów, zwłaszcza po długim okresie ich braku, prowadzi do procesu zaniku kości w miejscu, gdzie zęby się znajdowały. Proces ten, zwany atrofią kości, jest naturalną konsekwencją braku obciążenia i stymulacji, które wcześniej zapewniały korzenie zębów. W takich sytuacjach ilość dostępnej kości może być niewystarczająca do bezpiecznego i stabilnego umieszczenia implantu. Lekarz implantolog ocenia objętość kości za pomocą badań obrazowych, takich jak tomografia komputerowa (CBCT), która pozwala na uzyskanie precyzyjnego obrazu trójwymiarowego szczęki i żuchwy.
Jeśli badania wykażą niedostateczną ilość kości, nie oznacza to od razu przekreślenia możliwości implantacji. Wiele przypadków można rozwiązać dzięki zabiegom augmentacji, czyli odbudowy kości. Do najczęściej stosowanych procedur należą podnoszenie dna zatoki szczękowej (sinus lift) w przypadku braków kostnych w szczęce górnej oraz sterowana regeneracja kości z wykorzystaniem materiałów kościozastępczych i membran. Te skomplikowane procedury wymagają od pacjenta cierpliwości, ponieważ proces gojenia i narastania nowej kości może trwać od kilku do kilkunastu miesięcy. Dopiero po uzyskaniu odpowiedniej objętości i jakości kości można przystąpić do właściwego zabiegu implantacji.
Palenie tytoniu jako czynnik ryzyka dla trwałości implantów zębowych
Palenie tytoniu jest jednym z najbardziej znaczących czynników ryzyka, które negatywnie wpływają na powodzenie leczenia implantologicznego i długoterminową trwałość wszczepionych implantów. Nikotyna i inne substancje zawarte w dymie tytoniowym mają wielorakie, szkodliwe działanie na organizm, w tym na tkanki jamy ustnej i proces gojenia. Z tego powodu palacze są często traktowani jako pacjenci z grupy podwyższonego ryzyka, a w niektórych przypadkach mogą być nawet odrzuceni od możliwości implantacji.
Głównym problemem związanym z paleniem jest znaczące upośledzenie ukrwienia tkanek. Nikotyna powoduje skurcz naczyń krwionośnych, co ogranicza dopływ tlenu i składników odżywczych do komórek. Jest to kluczowe dla prawidłowego procesu gojenia po zabiegu chirurgicznym, jakim jest wszczepienie implantu. Niedostateczne ukrwienie może prowadzić do opóźnionego zrastania się implantu z kością, zwiększonego ryzyka infekcji, a nawet martwicy tkanek. W efekcie, implanty u palaczy są znacznie bardziej narażone na rozwój zapalenia okołowszczepowego (peri-implantitis) i przedwczesne wypadnięcie.
Ponadto, palenie negatywnie wpływa na układ odpornościowy, osłabiając zdolność organizmu do walki z bakteriami. W jamie ustnej palaczy często obserwuje się gorszą jakość śliny, która odgrywa ważną rolę w oczyszczaniu zębów i neutralizacji kwasów. Zwiększa to ryzyko powstawania stanów zapalnych dziąseł i przyzębia, które są bezpośrednim zagrożeniem dla implantów. Z tego powodu, lekarze implantolodzy często zalecają pacjentom rzucenie palenia na kilka miesięcy przed zabiegiem i utrzymanie abstynencji przez cały okres leczenia, a najlepiej na stałe, aby zmaksymalizować szanse na sukces terapii.
Wiek pacjenta i ciąża jako względne przeciwwskazania do implantów
Chociaż wiek sam w sobie nie jest bezwzględnym przeciwwskazaniem do wszczepienia implantów zębowych, może wpływać na decyzję o przeprowadzeniu zabiegu. Podobnie ciąża, ze względu na fizjologiczne zmiany w organizmie kobiety, jest traktowana jako okres, w którym implantacja zazwyczaj nie jest zalecana. W obu tych przypadkach decyzja o implantacji powinna być podejmowana indywidualnie, po dokładnej ocenie stanu zdrowia i ewentualnych korzyści.
W przypadku pacjentów w podeszłym wieku, głównym zmartwieniem nie jest sam wiek, lecz częściej współistniejące choroby przewlekłe, takie jak nadciśnienie, cukrzyca, choroby serca czy osteoporoza, które mogą stanowić przeciwwskazania. Jeśli pacjent w starszym wieku jest w dobrej kondycji ogólnoustrojowej, nie ma przeciwwskazań medycznych i jest w stanie zadbać o odpowiednią higienę jamy ustnej, implantacja jest jak najbardziej możliwa. Warto jednak pamiętać, że proces gojenia u osób starszych może być nieco dłuższy. Połączenie implantów z protezą ruchomą lub stałą może znacząco poprawić komfort życia osób starszych, przywracając im pewność siebie i możliwość swobodnego spożywania posiłków.
Ciąża jest okresem, w którym wszelkie planowe zabiegi chirurgiczne, niezwiązane z bezpośrednim zagrożeniem dla zdrowia matki lub dziecka, zazwyczaj się odracza. Chociaż sam zabieg implantacji nie jest bezpośrednio szkodliwy dla płodu, wiąże się z koniecznością podania znieczulenia miejscowego oraz przyjmowania leków po zabiegu, co może być niewskazane w ciąży. Ponadto, zmiany hormonalne w organizmie kobiety w ciąży mogą wpływać na stan dziąseł i predysponować do obrzęków czy krwawień. Dlatego najczęściej zaleca się odłożenie zabiegu implantacji na okres po porodzie, kiedy organizm kobiety wraca do równowagi.