„`html
Kurzajki, powszechnie znane również jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Ich obecność bywa uciążliwa, a czasem nawet bolesna, dlatego wiele osób poszukuje informacji na temat przyczyn ich powstawania oraz sposobów radzenia sobie z tym problemem. Zrozumienie mechanizmów stojących za rozwojem kurzajek jest kluczowe do skutecznego zapobiegania ich nawrotom i efektywnego leczenia.
Większość z nas doświadczyła kiedyś kontaktu z tym niechcianym gościem, jakim jest kurzajka. Mogą one przybierać różne formy i lokalizacje, od dłoni i stóp, po okolice twarzy czy narządów płciowych. Ich charakterystyczny wygląd, często przypominający kalafior lub brodawkę, sprawia, że łatwo je odróżnić od innych zmian skórnych. Jednak dla pełnego obrazu warto wiedzieć, co kryje się za tymi niepozornymi zgrubieniami i jakie czynniki sprzyjają ich rozwojowi. W tym artykule zgłębimy tajemnice powstawania kurzajek, przyjrzymy się bliżej czynnikom ryzyka i omówimy, jak można je skutecznie rozpoznać, aby móc podjąć odpowiednie kroki.
Zrozumienie etiologii kurzajek jest pierwszym krokiem do walki z nimi. Nie jest to zwykłe podrażnienie czy reakcja alergiczna, a konkretne zakażenie wirusowe. Dlatego kluczowe jest poznanie wirusa odpowiedzialnego za te zmiany i dróg jego przenoszenia. Wiedza ta pozwala na świadome unikanie sytuacji sprzyjających infekcji i minimalizowanie ryzyka rozprzestrzeniania się brodawek na własnym ciele lub zarażania innych osób. Przyjrzymy się bliżej tym zagadnieniom, aby dostarczyć kompleksowych informacji na temat tego, jak powstają kurzajki i jak je odróżnić od innych, potencjalnie groźniejszych zmian skórnych.
Jakie czynniki wpływają na powstawanie kurzajek u ludzi
Głównym winowajcą odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, znany jako HPV (ang. Human Papillomavirus). Jest to bardzo szeroka grupa wirusów, licząca ponad 150 typów, z których niektóre mają powinowactwo do skóry, a inne do błon śluzowych. Nie każdy kontakt z HPV kończy się rozwojem widocznej brodawki. Nasz układ odpornościowy często potrafi skutecznie zwalczyć wirusa, zanim zdąży on wywołać jakiekolwiek objawy. Jednak w pewnych sytuacjach, gdy odporność jest osłabiona, wirus może namnażać się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i tworzenia się charakterystycznych zmian.
Czynniki sprzyjające rozwojowi kurzajek są różnorodne i często ze sobą powiązane. Osłabiona odporność immunologiczna jest tutaj kluczowa. Może ona wynikać z wielu przyczyn, takich jak przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych po transplantacjach czy po prostu okresy wzmożonego wysiłku fizycznego lub psychicznego. Długotrwałe stosowanie niektórych leków, na przykład kortykosteroidów, również może wpływać na zdolność organizmu do zwalczania infekcji wirusowych.
Innym ważnym czynnikiem jest uszkodzenie skóry. Nawet niewielkie skaleczenia, otarcia, pęknięcia naskórka, szczególnie na stopach czy dłoniach, stanowią otwartą drogę dla wirusa HPV. Dlatego osoby wykonujące prace fizyczne, narażone na drobne urazy skóry, czy też cierpiące na choroby skóry takie jak atopowe zapalenie skóry, mogą być bardziej podatne na zakażenie. Wilgotne środowisko również sprzyja namnażaniu się wirusa, dlatego częste korzystanie z basenów, saun, łaźni czy siłowni, gdzie panuje podwyższona wilgotność i temperatura, zwiększa ryzyko infekcji. Warto pamiętać, że wirus HPV jest bardzo zaraźliwy.
Główne drogi przenoszenia wirusa powodującego kurzajki
Wirus brodawczaka ludzkiego (HPV) jest niezwykle rozpowszechniony w środowisku, a jego przenoszenie odbywa się głównie drogą kontaktową. Bezpośredni kontakt skóra do skóry z osobą zakażoną jest najczęstszym sposobem transmisji. Oznacza to, że dotknięcie kurzajki, a następnie dotknięcie własnej skóry, może doprowadzić do zakażenia. Wirus może również przetrwać na powierzchniach, z którymi miał kontakt zakażony, takich jak ręczniki, obuwie, maty do ćwiczeń, czy nawet klamki, co stanowi pośrednią drogę zakażenia. Dlatego higiena osobista i unikanie dzielenia się przedmiotami osobistymi są kluczowe w zapobieganiu rozprzestrzenianiu się wirusa.
Szczególnie narażone są miejsca publiczne o podwyższonej wilgotności i temperaturze, które stwarzają idealne warunki do przetrwania i namnażania się wirusa. Baseny, sauny, łaźnie, szatnie, siłownie, a nawet prysznice w miejscach publicznych to potencjalne punkty zapalne. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia wirusem HPV, który może wniknąć do organizmu przez mikrouszkodzenia skóry stóp. Warto zatem pamiętać o noszeniu klapek lub innego obuwia ochronnego w takich lokalizacjach, aby zminimalizować ryzyko kontaktu z wirusem.
Przenoszenie wirusa może odbywać się również autoinfekcją, czyli przez przeniesienie wirusa z jednej części ciała na drugą. Dzieje się tak na przykład, gdy osoba z kurzajką na dłoni dotknie innego miejsca na swoim ciele, zwłaszcza jeśli skóra jest tam uszkodzona lub wilgotna. Jest to jeden z powodów, dla których kurzajki mogą pojawiać się w różnych miejscach i w większej liczbie. Rozprzestrzenianie się wirusa w obrębie własnego ciała jest częstsze u osób z osłabionym układem odpornościowym lub u dzieci, które często nieświadomie przenoszą wirusa.
- Bezpośredni kontakt skóra do skóry z osobą zakażoną.
- Korzystanie z miejsc publicznych o podwyższonej wilgotności i temperaturze (baseny, sauny, szatnie).
- Chodzenie boso w miejscach publicznych, zwłaszcza na terenach o dużej wilgotności.
- Dzielenie się przedmiotami osobistymi, takimi jak ręczniki, obuwie, przybory do pielęgnacji.
- Autoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną.
- Używanie tych samych narzędzi do manicure lub pedicure, które miały kontakt z zakażonym naskórkiem.
- Drobne skaleczenia, otarcia i uszkodzenia naskórka, które ułatwiają wirusowi wniknięcie do organizmu.
Różne rodzaje kurzajek i ich lokalizacja na ciele
Kurzajki, mimo że wszystkie wywoływane są przez wirusy HPV, mogą przybierać bardzo różne formy i pojawiać się w rozmaitych lokalizacjach. Ta różnorodność wynika zarówno z konkretnego typu wirusa, jak i miejsca na ciele, w którym dochodzi do infekcji. Rozpoznanie rodzaju kurzajki jest często pomocne w doborze odpowiedniej metody leczenia i zapobiegania jej nawrotom. Każdy rodzaj brodawki ma swoje specyficzne cechy morfologiczne i preferowane miejsca występowania.
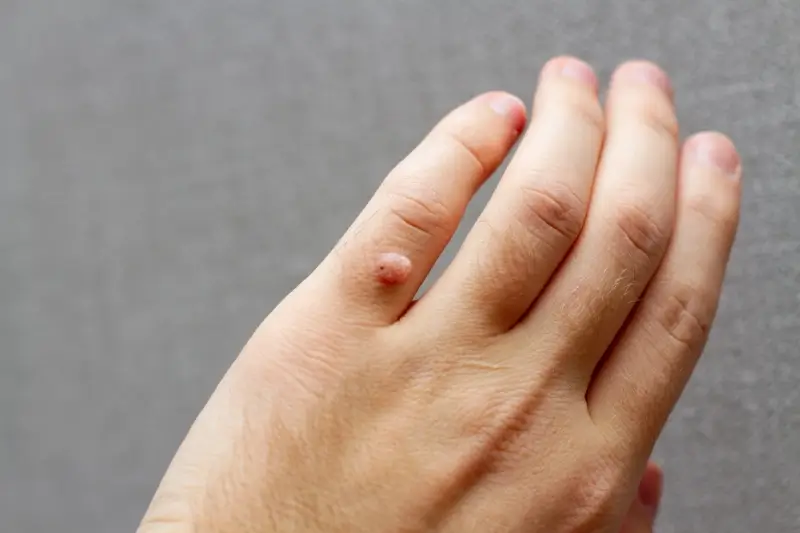
Najczęściej spotykane są kurzajki zwykłe (verruca vulgaris), które zazwyczaj pojawiają się na palcach rąk, grzbietach dłoni, a także na łokciach i kolanach. Mają one nieregularny, brodawkowaty kształt, często z widocznymi czarnymi punkcikami w środku, które są wynikiem zakrzepłych naczyń krwionośnych. Mogą być pojedyncze lub występować w grupach, tworząc tzw. wykwity mozaikowe. Są zazwyczaj twarde i mogą być lekko bolesne przy ucisku.
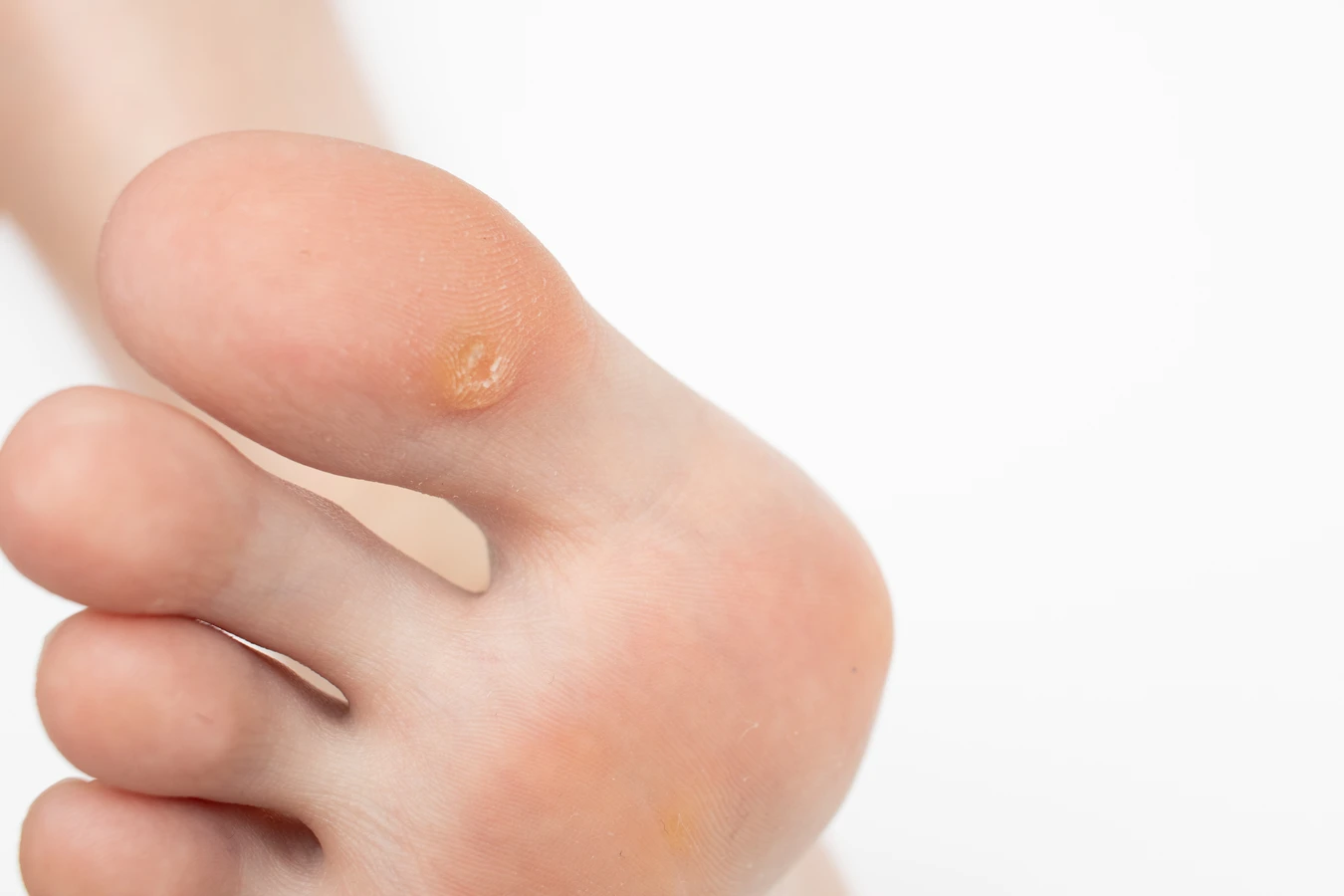
Innym powszechnym typem są kurzajki podeszwowe (verruca plantaris), które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są płaskie i wrośnięte w głąb skóry, co sprawia, że mogą być bardzo bolesne i utrudniać poruszanie się. Ich powierzchnia bywa szorstka, a czarne punkciki są zazwyczaj mniej widoczne niż w kurzajkach zwykłych. Często są mylone z odciskami, jednak obecność drobnych punktów krwawienia po zdrapaniu powierzchni lub ból przy ściskaniu bocznych ścianek zmiany świadczą o brodawce.
Kolejne rodzaje kurzajek to między innymi kurzajki płaskie (verruca plana), które są gładkie, lekko wypukłe i mają płaską powierzchnię. Zwykle występują na twarzy, szyi, dłoniach i kolanach, często w linii zadrapań, co sugeruje drogę ich rozsiewania. Brodawki nitkowate (verruca filiformis) to długie, cienkie wyrostki skórne, które najczęściej pojawiają się na twarzy, w okolicach ust, nosa i powiek. Są bardziej miękkie i mają inny charakter niż tradycyjne kurzajki. Wreszcie, brodawki płciowe, zwane kłykcinami kończystymi, są przenoszone drogą płciową i lokalizują się w okolicach narządów płciowych i odbytu, wymagając odrębnego podejścia diagnostycznego i terapeutycznego.
- Kurzajki zwykłe: na palcach, dłoniach, łokciach i kolanach, o brodawkowatym kształcie.
- Kurzajki podeszwowe: na podeszwach stóp, często płaskie, bolesne, z widocznymi czarnymi punktami.
- Kurzajki płaskie: gładkie, lekko wypukłe, na twarzy, szyi, dłoniach i kolanach.
- Brodawki nitkowate: cienkie, nitkowate wyrostki, najczęściej na twarzy.
- Brodawki płciowe (kłykciny kończyste): w okolicach narządów płciowych i odbytu.
Jakie są naturalne sposoby na pozbycie się kurzajek
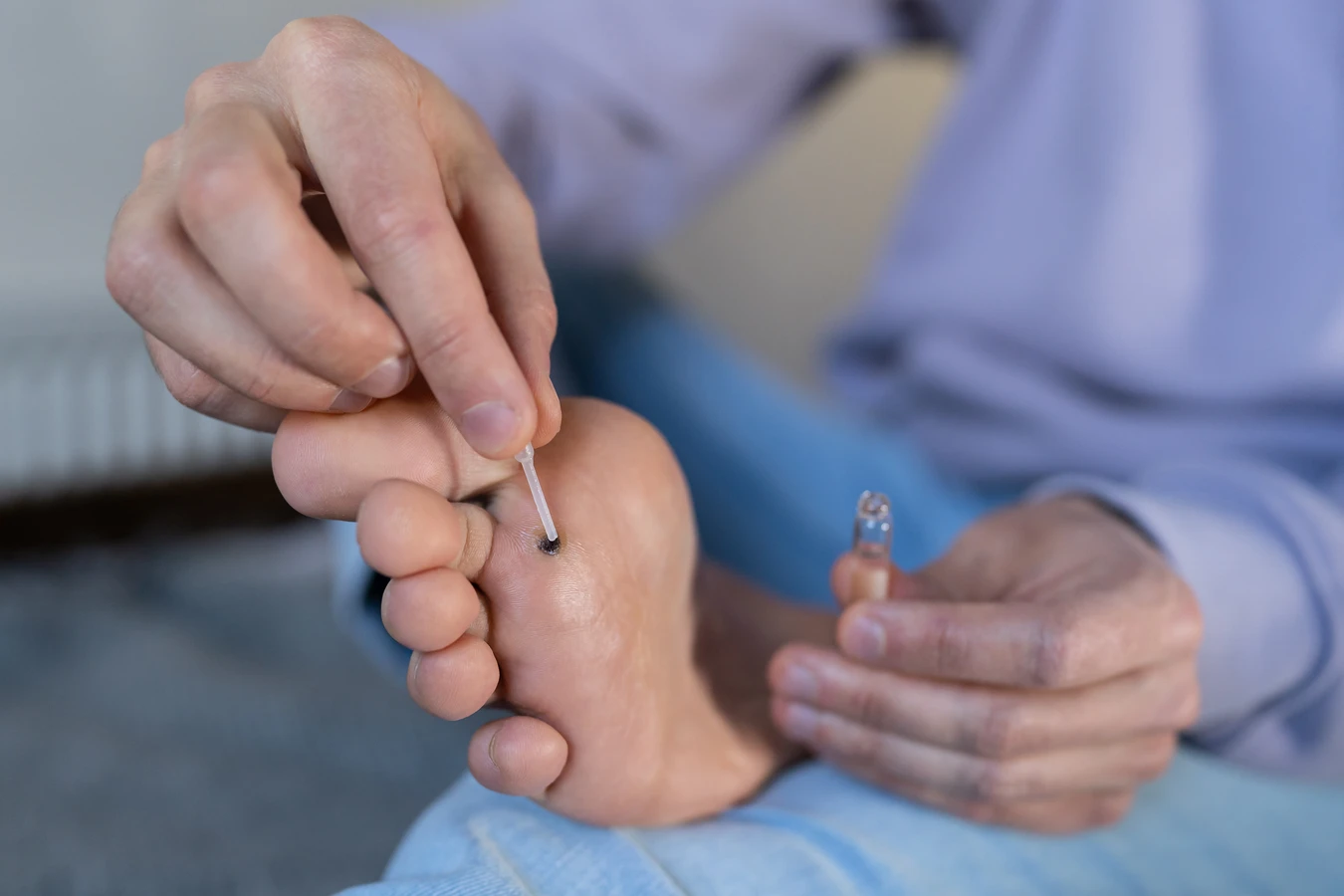
Choć medycyna konwencjonalna oferuje wiele skutecznych metod usuwania kurzajek, takich jak kriodekompozycja, elektrokoagulacja czy zabiegi laserowe, wiele osób poszukuje również naturalnych sposobów na pozbycie się tych nieestetycznych zmian. Należy jednak podkreślić, że skuteczność metod naturalnych bywa zmienna i często wymaga cierpliwości oraz systematyczności. Warto również pamiętać, że niektóre naturalne środki mogą podrażniać skórę lub wywoływać reakcje alergiczne, dlatego zawsze zaleca się przeprowadzenie testu na małym fragmencie skóry przed zastosowaniem na większej powierzchni.
Jednym z najpopularniejszych domowych sposobów jest stosowanie czosnku. Czosnek zawiera związki o silnych właściwościach antywirusowych i antybakteryjnych, które mogą pomóc w zwalczaniu wirusa HPV. Zaleca się rozgniecenie ząbka czosnku i nałożenie go bezpośrednio na kurzajkę, a następnie zabezpieczenie plastrem na noc. Powtarzanie tego zabiegu przez kilka tygodni może doprowadzić do stopniowego wysuszenia i odpadnięcia brodawki. Należy jednak uważać, aby nie dopuścić do kontaktu czosnku ze zdrową skórą wokół kurzajki, ponieważ może on powodować silne podrażnienia i pieczenie.
Innym często polecanym środkiem jest ocet jabłkowy. Kwas octowy zawarty w occie jabłkowym ma właściwości ściągające i antyseptyczne, które mogą pomóc w usunięciu kurzajki. Należy nasączyć wacik lub kawałek bandaża octem jabłkowym, przyłożyć do kurzajki i zabezpieczyć plastrem. Zabieg ten można powtarzać codziennie, najlepiej na noc. Podobnie jak w przypadku czosnku, należy chronić zdrową skórę przed kontaktem z octem, ponieważ może on powodować zaczerwienienie i ból. Niektórzy stosują również olejki eteryczne, takie jak olejek z drzewa herbacianego, który ma silne właściwości antyseptyczne i antywirusowe. Należy go stosować rozcieńczony z olejem bazowym (np. kokosowym lub migdałowym) i aplikować bezpośrednio na kurzajkę kilka razy dziennie.
Warto również wspomnieć o metodach mechanicznych, które choć nie są stricte naturalne, często są stosowane w domowym zaciszu. Należą do nich na przykład oklejanie kurzajki plastrem z kwasem salicylowym, który stopniowo złuszcza naskórek i osłabia brodawkę. Niektórzy zalecają również delikatne ścieranie powierzchni kurzajki pumeksem lub pilnikiem, co może przyspieszyć proces jej odpadania, jednak należy to robić ostrożnie, aby nie spowodować krwawienia i nie rozprzestrzenić wirusa. Pamiętajmy, że cierpliwość i konsekwencja są kluczowe przy stosowaniu domowych metod.
- Stosowanie czosnku: rozgnieciony ząbek nałożony na kurzajkę na noc.
- Ocet jabłkowy: nasączony wacik przyłożony do zmiany i zabezpieczony plastrem.
- Olejek z drzewa herbacianego: rozcieńczony z olejem bazowym, aplikowany kilka razy dziennie.
- Plaster z kwasem salicylowym: stopniowo złuszcza naskórek.
- Delikatne ścieranie powierzchni kurzajki pumeksem lub pilnikiem.
- Moczenie kurzajki w ciepłej wodzie z dodatkiem soli.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i w wielu przypadkach można je skutecznie leczyć domowymi lub dostępnymi bez recepty metodami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Wczesne rozpoznanie problemu i odpowiednie postępowanie mogą zapobiec powikłaniom, zmniejszyć ryzyko rozprzestrzeniania się wirusa i zapewnić szybsze pozbycie się niechcianych zmian. Lekarz, zwłaszcza dermatolog, jest w stanie postawić trafną diagnozę i dobrać najskuteczniejszą terapię.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w miejscach wrażliwych lub trudnych do samodzielnego leczenia. Brodawki na twarzy, w okolicy narządów płciowych, odbytu, a także na błonach śluzowych, wymagają profesjonalnej oceny ze względu na ryzyko bliznowacenia, infekcji wtórnej lub przeniesienia wirusa na inne osoby. W przypadku brodawek płciowych, zwanych kłykcinami kończystymi, wizyta u lekarza jest obowiązkowa, ponieważ wymagają one specyficznego leczenia i mogą być powiązane z innymi chorobami przenoszonymi drogą płciową.
Inne symptomy, które powinny skłonić do wizyty u specjalisty, to szybko rosnące lub liczne kurzajki, a także zmiany, które krwawią, są bardzo bolesne, swędzą lub wykazują oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk czy wydzielina. Jeśli kurzajka znacząco zmienia swój wygląd, kolor, kształt lub wielkość, może to być sygnał, że należy ją zbadać pod kątem innych, potencjalnie groźniejszych schorzeń. Dotyczy to zwłaszcza osób z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, zakażonych wirusem HIV lub przyjmujących leki immunosupresyjne, u których ryzyko rozwoju nietypowych lub agresywnych zmian jest wyższe.
Nie należy również bagatelizować sytuacji, gdy domowe lub dostępne bez recepty metody leczenia okazują się nieskuteczne po kilku tygodniach regularnego stosowania. Czasami potrzebna jest silniejsza terapia, która może być przepisana tylko przez lekarza. Dotyczy to również przypadków nawracających kurzajek, które pomimo leczenia powracają, sugerując trudności w całkowitym wyeliminowaniu wirusa z organizmu. Lekarz może zlecić dodatkowe badania, aby ocenić stan układu odpornościowego i wykluczyć inne przyczyny nawrotów. Warto pamiętać, że wczesna interwencja lekarska jest kluczowa dla skutecznego leczenia i zapobiegania powikłaniom.
- Kurzajki zlokalizowane na twarzy, narządach płciowych, odbycie lub błonach śluzowych.
- Szybko rosnące, liczne lub bardzo bolesne kurzajki.
- Zmiany, które krwawią, swędzą, są zaczerwienione lub obrzęknięte.
- Kurzajki, które znacząco zmieniają swój wygląd, kolor lub kształt.
- Nieskuteczność domowych lub dostępnych bez recepty metod leczenia po kilku tygodniach.
- Nawracające kurzajki, które mimo leczenia powracają.
- Osoby z osłabionym układem odpornościowym (np. po przeszczepach, z HIV, przyjmujące leki immunosupresyjne).
„`