„`html
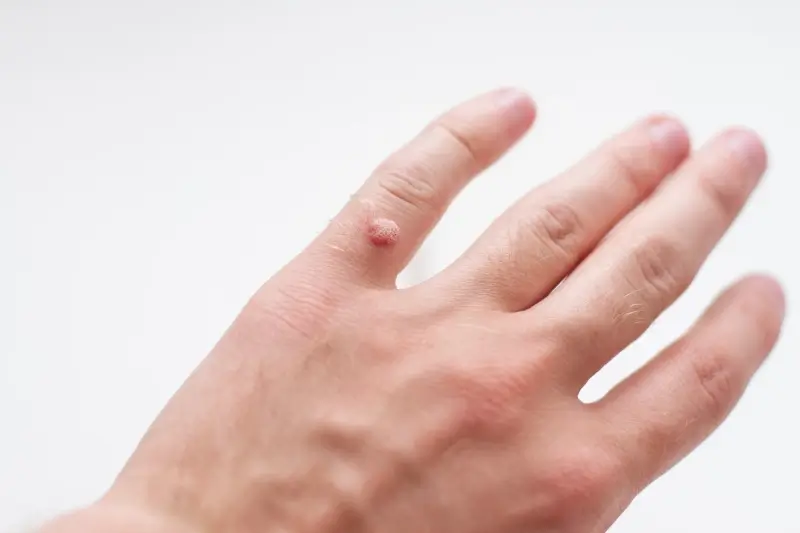
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Choć pozornie niegroźne, mogą powodować dyskomfort, a nawet ból, a także stanowić problem estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Najczęściej pojawiają się na dłoniach i stopach, ale mogą wystąpić w dowolnym miejscu na ciele. Ich wygląd jest bardzo zróżnicowany – od gładkich, płaskich plamek po szorstkie, kalafiorowate narośla. Warto wiedzieć, że wirus HPV, odpowiedzialny za kurzajki, jest bardzo powszechny i istnieje wiele jego typów, z których każdy preferuje inne lokalizacje na skórze.
Rozpoznanie kurzajek opiera się głównie na ich charakterystycznym wyglądzie i lokalizacji. Brodawki zwykłe, najczęściej spotykane na palcach i grzbietach dłoni, są zazwyczaj twarde, guzkowate i mają nierówną powierzchnię. Często można zauważyć na nich drobne czarne punkty, które są w rzeczywistości zatkanymi naczyniami krwionośnymi. Brodawki podeszwowe, pojawiające się na stopach, bywają bardziej bolesne ze względu na nacisk podczas chodzenia i często są wrośnięte w skórę, co może utrudniać ich identyfikację. Brodawki płaskie, mniejsze i gładkie, występują najczęściej na twarzy i rękach, a brodawki nitkowate, cienkie i wydłużone, mogą pojawiać się na szyi lub powiekach. Zawsze warto skonsultować się z lekarzem lub dermatologiem, aby mieć pewność co do diagnozy, zwłaszcza gdy zmiana jest nietypowa lub budzi wątpliwości.
Główna przyczyna powstawania kurzajek czyli wirus HPV
Podstawową i praktycznie jedyną przyczyną powstawania kurzajek jest infekcja wirusowa. Konkretnie za te nieestetyczne zmiany skórne odpowiadają wirusy z grupy wirusów brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a różne jego odmiany predysponują do rozwoju kurzajek w określonych lokalizacjach na ciele. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost, co w efekcie prowadzi do powstania brodawki. Wirus ten jest niezwykle zaraźliwy i może przetrwać na powierzchniach, takich jak podłogi w miejscach publicznych, ręczniki czy klamki, przez dłuższy czas, co ułatwia jego transmisję.
Droga zakażenia wirusem HPV jest wieloraka. Najczęściej dochodzi do niej przez bezpośredni kontakt skóry z zakażoną skórą innej osoby. Możliwe jest również zakażenie pośrednie, poprzez kontakt z przedmiotami, na których znajdują się wirusy. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona – drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią łatwy „wlot” dla wirusa. Baseny, sauny, szatnie, siłownie to miejsca o podwyższonym ryzyku zakażenia, ze względu na wilgotne środowisko sprzyjające przetrwaniu wirusa i dużą liczbę osób korzystających z tych przestrzeni. Warto pamiętać, że raz zarażona osoba może przenosić wirusa na inne części swojego ciała, powodując pojawienie się nowych kurzajek w różnych miejscach. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
Choć obecność wirusa HPV jest warunkiem koniecznym do powstania kurzajek, nie każdy zakażony od razu rozwija te zmiany skórne. Istnieje szereg czynników, które mogą zwiększać podatność organizmu na infekcję i sprzyjać rozwojowi brodawek. Jednym z kluczowych czynników jest osłabiony układ odpornościowy. Kiedy nasza bariera immunologiczna jest w dobrej kondycji, jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany. Stres, niedobór snu, niewłaściwa dieta, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą osłabić naturalną obronę organizmu, czyniąc go bardziej podatnym na infekcję HPV.
Wilgotne i ciepłe środowisko sprzyja zarówno przetrwaniu wirusa HPV, jak i jego namnażaniu na skórze. Dlatego też miejsca takie jak baseny, sauny, czy też nadmierne pocenie się dłoni i stóp, mogą zwiększać ryzyko zakażenia. Uszkodzona skóra, nawet niewielkie skaleczenia, otarcia czy zadrapania, stanowią otwartą bramę dla wirusa. Dzieci, ze względu na ich rozwijający się układ odpornościowy i częsty kontakt z różnymi patogenami, są bardziej narażone na rozwój kurzajek. Nieprawidłowa higiena osobista również może przyczynić się do łatwiejszego przenoszenia wirusa. Warto zwrócić uwagę na te czynniki, szczególnie w okresach zwiększonego ryzyka lub przy skłonności do nawracających infekcji skórnych.
Jak dochodzi do przenoszenia kurzajek z człowieka na człowieka
Przenoszenie wirusa HPV, a co za tym idzie powstawanie kurzajek, odbywa się na kilka sposobów, z których najważniejszy jest bezpośredni kontakt cielesny. Kiedy skóra osoby zakażonej styka się ze skórą osoby zdrowej, wirus może przedostać się na nowego żywiciela, zwłaszcza jeśli na skórze tego drugiego znajdują się mikrouszkodzenia. Ten rodzaj transmisji jest szczególnie częsty w bliskich kontaktach, takich jak podawanie ręki, przytulanie czy podczas zabawy dzieci. Wirus HPV jest bardzo odporny i może przetrwać na skórze przez pewien czas, nawet jeśli nie są widoczne żadne zmiany.
Drugą istotną drogą zakażenia jest kontakt pośredni, czyli poprzez skażone przedmioty i powierzchnie. Miejsca takie jak baseny, sauny, siłownie, przebieralnie, czy wspólne łazienki to prawdziwe wylęgarnie wirusów. Wirus HPV może przetrwać na wilgotnych powierzchniach, takich jak podłoga, ręczniki, deski klozetowe, czy nawet na przedmiotach codziennego użytku. Dotknięcie takiej powierzchni, a następnie potarcie oka, nosa czy ust, może doprowadzić do infekcji. Z tego powodu tak ważne jest dbanie o higienę w miejscach publicznych i unikanie chodzenia boso w miejscach, gdzie istnieje ryzyko kontaktu z wirusem. Zakażenie może również nastąpić poprzez autoinokulację, czyli przeniesienie wirusa z jednej części ciała na inną, na przykład przez drapanie istniejącej kurzajki i dotknięcie innej okolicy skóry.
Gdzie najczęściej pojawiają się kurzajki i dlaczego
Kurzajki najczęściej lokalizują się w miejscach, które są najbardziej narażone na kontakt z wirusem HPV oraz na mikrourazy. Dłonie i palce są jednymi z najczęstszych lokalizacji brodawek. Dzieje się tak dlatego, że dłonie nieustannie wchodzą w kontakt z różnymi powierzchniami, na których mogą znajdować się wirusy, a także często są obgryzane lub drapane, co sprzyja wnikaniu wirusa do skóry. Brodawki na dłoniach mogą mieć różną formę – od małych, płaskich zmian po większe, kalafiorowate narośla.
Kolejną bardzo częstą lokalizacją są stopy, zwłaszcza podeszwy. Brodawki podeszwowe, nazywane również kurzajkami stóp, są często bolesne, ponieważ nacisk podczas chodzenia wciska je w głąb skóry. Mogą przybierać formę pojedynczych, okrągłych zmian lub skupisk kilku brodawek, tworząc mozaikę. Ryzyko zakażenia na stopach jest zwiększone w miejscach wilgotnych i ciepłych, takich jak baseny czy szatnie, gdzie łatwo o kontakt z wirusem. Poza dłońmi i stopami, kurzajki mogą pojawić się również na łokciach, kolanach, a nawet twarzy, zwłaszcza w okolicach ust i nosa. Warto pamiętać, że wirusy HPV są bardzo zróżnicowane, a różne typy wirusa preferują różne obszary ciała. Dlatego też, choć najczęściej spotykamy brodawki na kończynach, ich pojawienie się w innych miejscach nie jest niczym nadzwyczajnym.
Jakie są rodzaje kurzajek w zależności od lokalizacji
Kurzajki, choć wszystkie wywołane przez wirusy HPV, mogą przybierać różne formy i lokalizacje, w zależności od typu wirusa i miejsca infekcji. Najbardziej rozpoznawalne są tak zwane brodawki zwykłe, które najczęściej pojawiają się na palcach, dłoniach i łokciach. Charakteryzują się szorstką, nierówną powierzchnią i często widocznymi czarnymi kropkami. Są to zazwyczaj pojedyncze zmiany, choć mogą tworzyć skupiska.
Bardzo częstym problemem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Z powodu nacisku podczas chodzenia, często są one wrośnięte w głąb skóry, co może powodować ból i dyskomfort. Mogą występować pojedynczo lub w formie mozaikowej, tworząc większe, bolesne obszary. Inny rodzaj to brodawki płaskie, które są mniejsze, bardziej gładkie i często pojawiają się w skupiskach na twarzy, dłoniach i nogach. Ze względu na ich wygląd, bywają mylone z innymi zmianami skórnymi. Na szyi, powiekach czy twarzy mogą występować brodawki nitkowate, które są cienkie, wydłużone i cielistego koloru. Istnieją również brodawki mozaikowe, które są skupiskiem wielu drobnych brodawek tworzących większą zmianę, często o nieregularnym kształcie. Każdy rodzaj kurzajki wymaga indywidualnego podejścia terapeutycznego, dlatego ważna jest prawidłowa diagnoza.
Czy kurzajki są zaraźliwe i jak temu zapobiegać
Kurzajki są jak najbardziej zaraźliwe, a wirus HPV, który je wywołuje, łatwo przenosi się z osoby na osobę. Kluczem do zapobiegania zakażeniu jest unikanie kontaktu z wirusem oraz dbanie o higienę. Przede wszystkim należy unikać bezpośredniego kontaktu skóry z osobami, u których widoczne są kurzajki. W miejscach publicznych, takich jak baseny, sauny, czy sale gimnastyczne, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to kontaktowi stóp z podłogą, na której mogą znajdować się wirusy.
Ważne jest również dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po skorzystaniu z toalety lub przebywaniu w miejscach publicznych, pomaga usunąć potencjalne wirusy. Należy unikać dzielenia się ręcznikami, ubraniami czy innymi przedmiotami osobistego użytku, zwłaszcza jeśli istnieje podejrzenie, że mogą być one skażone. Jeśli posiadamy kurzajki, powinniśmy unikać ich drapania, gryzienia czy usuwania na własną rękę, ponieważ może to prowadzić do dalszego rozprzestrzeniania się wirusa na inne części ciała lub na inne osoby. W przypadku zauważenia pierwszych objawów infekcji, warto jak najszybciej skonsultować się z lekarzem, aby rozpocząć odpowiednie leczenie i zminimalizować ryzyko dalszego zarażania.
Jakie są domowe sposoby na leczenie kurzajek
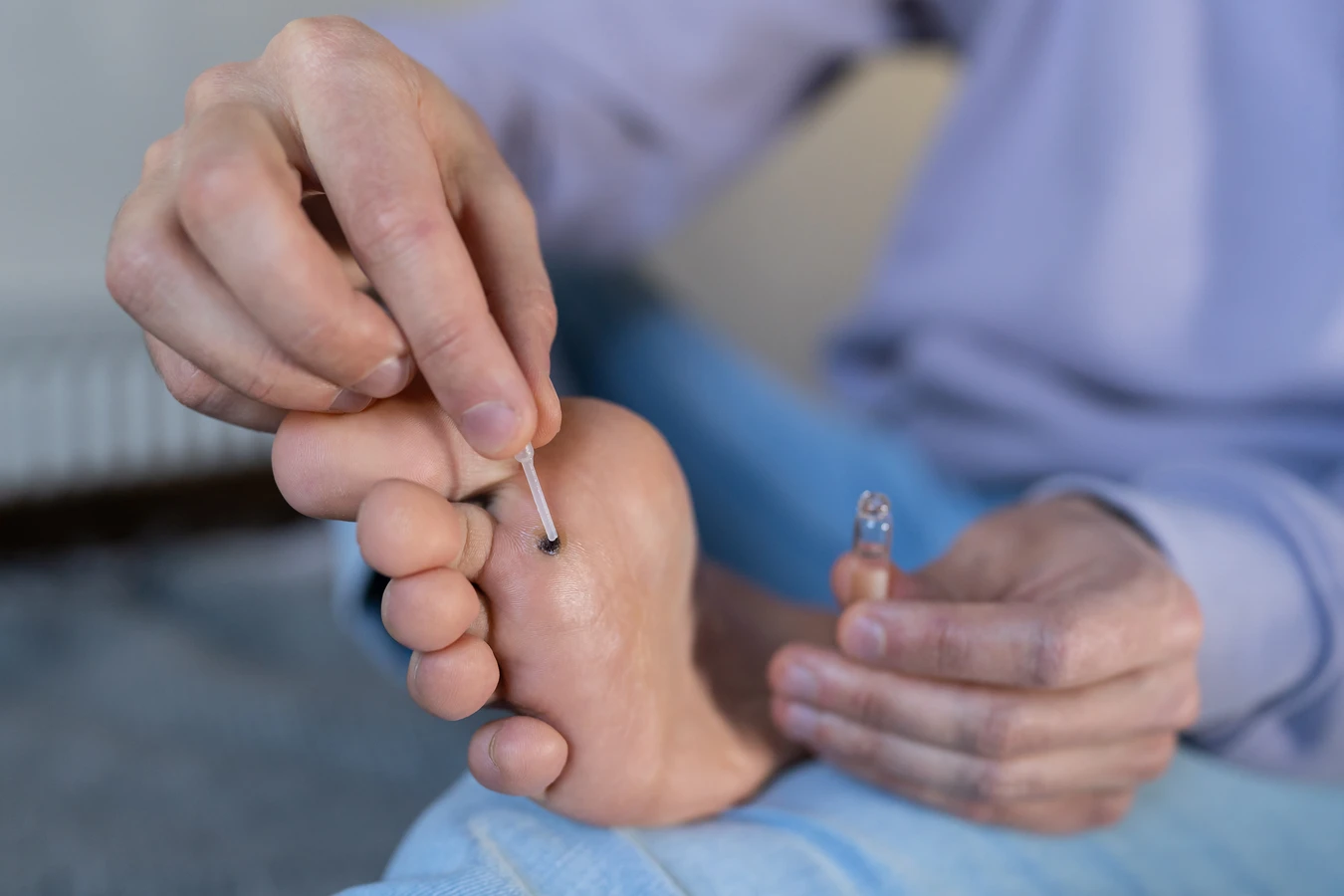
Istnieje wiele domowych sposobów, które mogą pomóc w leczeniu kurzajek, choć ich skuteczność może być różna w zależności od przypadku i rodzaju brodawki. Jednym z popularnych metod jest stosowanie kwasu salicylowego, który można znaleźć w wielu preparatach dostępnych bez recepty. Kwas salicylowy działa keratolitycznie, czyli złuszcza naskórek i stopniowo usuwa kurzajkę. Preparaty te zazwyczaj stosuje się codziennie, aplikując je bezpośrednio na zmianę.
Innym często polecanym domowym sposobem jest stosowanie octu jabłkowego. Zanurza się wacik w occie jabłkowym i przykłada do kurzajki na noc, zabezpieczając plastrem. Kwas zawarty w occie może pomóc w „wypaleniu” zmiany. Należy jednak zachować ostrożność, aby nie podrażnić zdrowej skóry wokół brodawki. Niektórzy stosują również czosnek, który ma właściwości antybakteryjne i przeciwwirusowe. Rozgnieciony ząbek czosnku przykłada się do kurzajki na noc, również zabezpieczając plastrem. Warto pamiętać, że domowe sposoby wymagają cierpliwości i regularności, a efekty mogą pojawić się po kilku tygodniach stosowania. W przypadku braku poprawy lub nasilenia objawów, zawsze należy skonsultować się z lekarzem.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie konieczna. Po pierwsze, jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor lub kształt, krwawi lub sączy się z niej płyn, należy jak najszybciej udać się do lekarza. Takie objawy mogą sugerować inne schorzenie, niekoniecznie zwykłą brodawkę, a nawet zmiany złośliwe, które wymagają pilnej diagnostyki. Dotyczy to również sytuacji, gdy pojawia się wiele nowych kurzajek w krótkim czasie, co może świadczyć o osłabieniu odporności.
Szczególnie ważne jest, aby skonsultować się z lekarzem, jeśli kurzajki pojawiają się u dzieci, osób starszych lub osób z osłabionym układem odpornościowym, na przykład po chemioterapii, zakażonych HIV lub cierpiących na cukrzycę. U tych grup pacjentów infekcje skórne mogą przebiegać ciężej i wymagać specjalistycznego leczenia. Lekarz powinien zostać również skonsultowany, jeśli kurzajki znajdują się w nietypowych miejscach, takich jak okolice narządów płciowych (wtedy mogą być to brodawki weneryczne, wymagające innego leczenia) lub na twarzy i są uciążliwe kosmetycznie. W przypadku braku skuteczności stosowanych metod leczenia po kilku tygodniach, lekarz może zaproponować silniejsze metody, takie jak krioterapię, elektrokoagulację czy laserowe usuwanie zmian.
Profesjonalne metody usuwania kurzajek w gabinecie lekarskim
Gdy domowe sposoby okazują się nieskuteczne lub kurzajki są szczególnie uporczywe, lekarz dermatolog dysponuje szeregiem profesjonalnych metod ich usuwania. Jedną z najczęściej stosowanych technik jest krioterapię, czyli zamrażanie brodawki ciekłym azotem. Niska temperatura powoduje zniszczenie komórek wirusowych i martwicę tkanki, co prowadzi do odpadnięcia kurzajki. Zabieg może być nieco bolesny i zazwyczaj wymaga kilku powtórzeń w odstępach kilku tygodni.
Inną skuteczną metodą jest elektrokoagulacja, polegająca na wypalaniu kurzajki prądem elektrycznym o wysokiej częstotliwości. Zabieg ten jest zazwyczaj wykonywany w znieczuleniu miejscowym i pozwala na precyzyjne usunięcie zmiany. Laseroterapia to kolejna opcja, wykorzystująca wiązkę lasera do odparowania lub zniszczenia tkanki brodawki. Jest to metoda często stosowana w przypadku trudno dostępnych lub rozległych zmian. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, zwłaszcza gdy jest ona duża lub gdy inne metody zawiodły. Niezależnie od wybranej metody, po zabiegu konieczna jest odpowiednia pielęgnacja rany, aby zapobiec infekcji i przyspieszyć gojenie.
Zrozumienie cyklu życia kurzajki i jej zniknięcia
Kurzajki, choć bywają uciążliwe, często mają tendencję do samoistnego znikania. Jest to związane z reakcją układu odpornościowego organizmu, który w pewnym momencie rozpoznaje wirusa HPV i zaczyna z nim walczyć. Cykl życia kurzajki można opisać w kilku etapach. Po zakażeniu wirus wnika w naskórek i rozpoczyna namnażanie się w komórkach. Po pewnym czasie, który może trwać od kilku tygodni do kilku miesięcy, pojawia się widoczna zmiana skórna – brodawka. Wielkość i wygląd kurzajki mogą się zmieniać w zależności od typu wirusa i reakcji organizmu.
W pewnym momencie układ odpornościowy zaczyna rozpoznawać obecność wirusa jako zagrożenie. Komórki odpornościowe są wysyłane do miejsca infekcji, aby zwalczyć wirusa. Ten proces może trwać od kilku miesięcy do nawet kilku lat. Gdy układ odpornościowy jest wystarczająco silny, udaje mu się wyeliminować wirusa HPV z organizmu. Wówczas kurzajka zaczyna się zmniejszać, zmieniać kolor i w końcu całkowicie znika, nie pozostawiając zazwyczaj blizny. Czasami, w wyniku procesu zapalnego wywołanego przez układ odpornościowy, kurzajka może stawać się ciemniejsza lub bolesna tuż przed odpadnięciem. Warto pamiętać, że choć samoistne ustąpienie jest możliwe, nie zawsze się zdarza, a w niektórych przypadkach wymaga interwencji medycznej.
„`