„`html
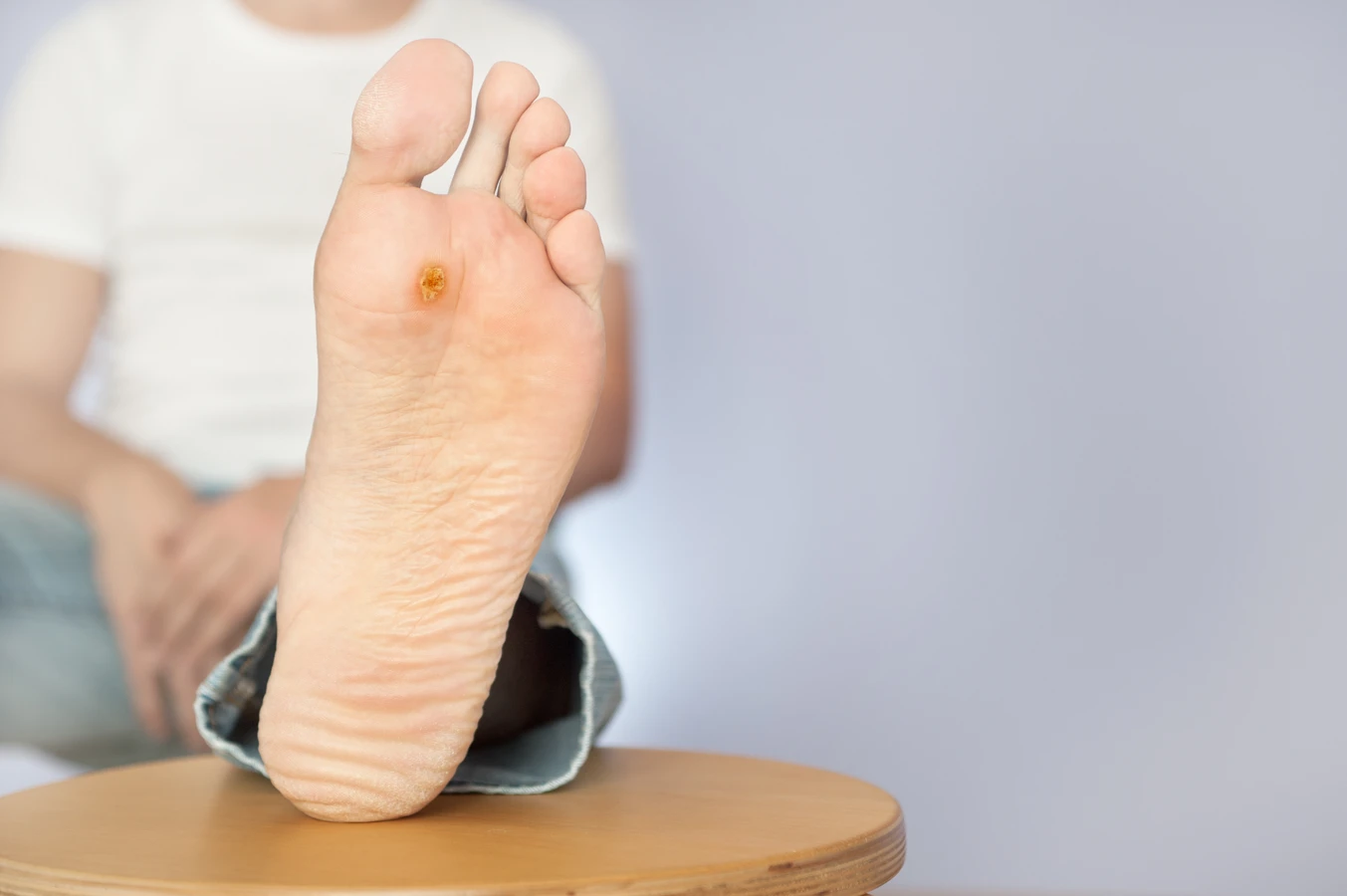
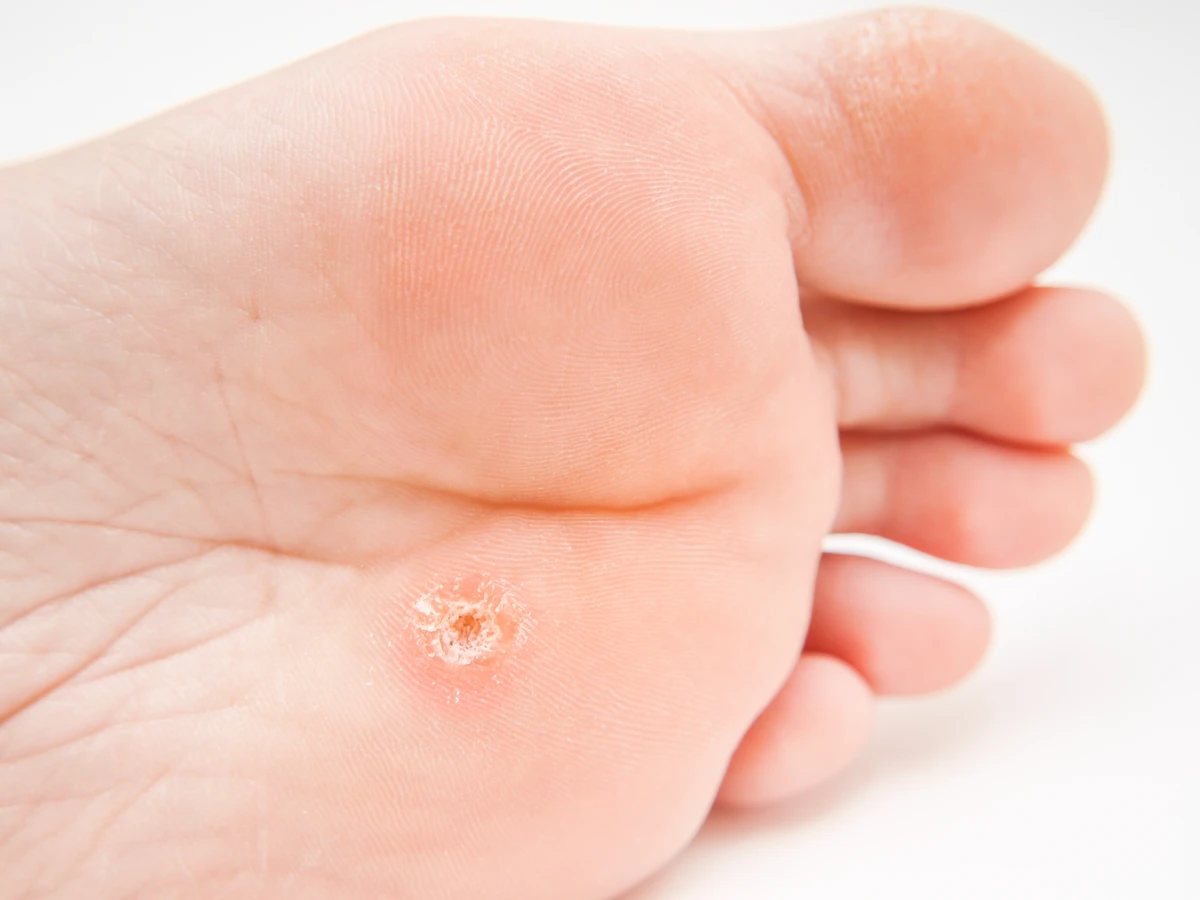
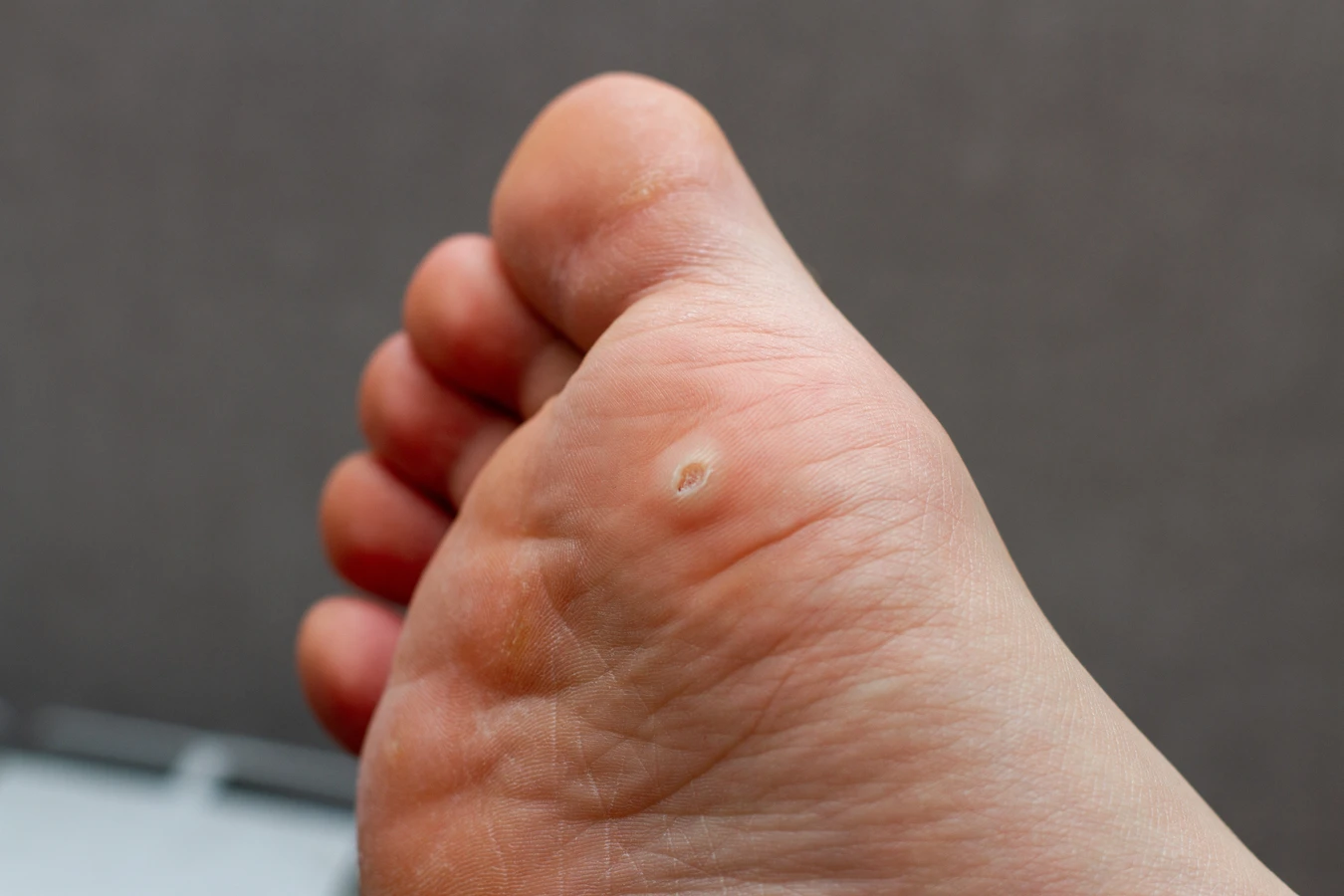
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po twarz i okolice intymne. Ich obecność jest często uciążliwa i może powodować dyskomfort, a nawet ból, w zależności od lokalizacji i wielkości zmiany. Kluczowe dla zrozumienia, co powoduje kurzajki, jest świadomość, że ich geneza jest wirusowa. Wywołują je specyficzne szczepy wirusa brodawczaka ludzkiego, powszechnie określanego jako HPV (Human Papillomavirus).
Istnieje ponad 100 różnych typów wirusa HPV, a poszczególne odmiany mają tendencję do atakowania określonych obszarów skóry i powodowania różnego rodzaju brodawek. Na przykład, wirusy HPV typu 1 i 2 często odpowiadają za brodawki zwykłe, które najczęściej pojawiają się na dłoniach i palcach. Brodawki stóp, określane jako kurzajki podeszwowe, są zazwyczaj wywoływane przez HPV typu 1, który lubi wilgotne i ciepłe środowisko, takie jak baseny czy szatnie. Z kolei brodawki płaskie, często występujące na twarzy, są związane z innymi typami HPV, na przykład 3 i 10. Bardziej niepokojące są brodawki narządów płciowych, które mogą być wywoływane przez wirusy HPV o wyższym potencjale onkogennym.
Wirus HPV jest niezwykle powszechny i obecny w środowisku. Zarażenie następuje zazwyczaj poprzez bezpośredni kontakt skóra do skóry z osobą zainfekowaną lub przez kontakt z zakażonymi powierzchniami. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Po wniknięciu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznej brodawki. Okres inkubacji, czyli czas od zarażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy.
W jaki sposób dochodzi do zarażenia kurzajkami od innych osób
Zrozumienie mechanizmów transmisji wirusa HPV jest kluczowe dla zapobiegania infekcjom i powstawaniu kurzajek. Zarażenie wirusem brodawczaka ludzkiego jest procesem, który może zachodzić na wiele sposobów, często w miejscach, gdzie skóra ma kontakt z dużą liczbą osób i wilgotnym środowiskiem. Najczęstszą drogą przenoszenia jest bezpośredni kontakt fizyczny, czyli dotknięcie skóry osoby z aktywną infekcją wirusową.
Miejsca publiczne, takie jak baseny, sauny, siłownie, szatnie czy prysznice, stanowią idealne siedlisko dla wirusa HPV. Wilgotne i ciepłe środowisko sprzyja jego przetrwaniu na powierzchniach takich jak podłogi, maty czy sprzęt sportowy. Kiedy osoba z uszkodzoną skórą (nawet niewidocznymi gołym okiem mikrourazami) ma kontakt z taką powierzchnią, wirus może łatwo wniknąć do jej organizmu. Dlatego też noszenie obuwia ochronnego w takich miejscach jest tak ważne w profilaktyce.
Poza bezpośrednim kontaktem, możliwe jest również pośrednie zarażenie poprzez przedmioty codziennego użytku, które miały kontakt z zainfekowaną skórą. Mogą to być ręczniki, pościel, narzędzia do manicure czy pedicure. Dzielenie się takimi przedmiotami z osobą zakażoną zwiększa ryzyko przeniesienia wirusa. Warto podkreślić, że nawet niepozorna, niewielka kurzajka na dłoni czy stopie może być źródłem infekcji dla innych osób, a także dla samego zakażonego, prowadząc do rozsiewu wirusa na inne partie ciała.
Szczególnym przypadkiem jest zarażenie wirusem HPV w obrębie narządów płciowych, które następuje głównie podczas kontaktu seksualnego. Wirus ten może być obecny na skórze i błonach śluzowych narządów płciowych, a jego transmisja jest bardzo efektywna. Z tego powodu brodawki narządów płciowych, zwane kłykcinami kończystymi, są uważane za chorobę przenoszoną drogą płciową.
Osłabiony układ odpornościowy jako czynnik sprzyjający kurzajkom
Choć wirus HPV jest wszechobecny, nie każda osoba, która ma z nim kontakt, rozwija kurzajki. Kluczową rolę w tym procesie odgrywa stan układu immunologicznego. Kiedy nasz organizm jest silny i sprawnie funkcjonuje, układ odpornościowy jest w stanie skutecznie zwalczyć wirusa i zapobiec jego namnażaniu, zanim jeszcze zdąży wywołać widoczne zmiany skórne. Osłabiona odporność otwiera drogę dla wirusa do zaatakowania komórek i rozwoju brodawek.
Istnieje wiele czynników, które mogą prowadzić do obniżenia odporności. Należą do nich między innymi przewlekły stres, niedobory snu, niewłaściwa dieta uboga w witaminy i minerały, a także choroby przewlekłe, takie jak cukrzyca czy infekcje wirusowe (np. grypa, przeziębienie). Osoby starsze oraz niemowlęta i małe dzieci, których układ odpornościowy nie jest jeszcze w pełni rozwinięty lub zaczyna słabnąć, są bardziej podatne na infekcje wirusowe, w tym na HPV.
Przyjmowanie niektórych leków, zwłaszcza tych immunosupresyjnych, stosowanych na przykład po przeszczepach organów lub w leczeniu chorób autoimmunologicznych, znacząco zwiększa ryzyko rozwoju kurzajek. Leki te celowo osłabiają odpowiedź immunologiczną organizmu, aby zapobiec odrzuceniu przeszczepu lub kontrolować nadmierną aktywność układu odpornościowego. W takich sytuacjach wirus HPV, który normalnie zostałby szybko zwalczony, może swobodnie się rozwijać.
W przypadku osób zakażonych wirusem HIV lub cierpiących na AIDS, gdzie układ odpornościowy jest znacznie uszkodzony, brodawki mogą przyjmować bardzo rozległą formę, być trudne do leczenia i nawracać. Z tego powodu dbanie o ogólny stan zdrowia i wzmacnianie odporności poprzez zdrowy styl życia, odpowiednią dietę i unikanie stresu jest fundamentalne nie tylko dla ogólnego samopoczucia, ale także jako środek zapobiegawczy przed wieloma infekcjami, w tym tymi wywoływanymi przez wirusa brodawczaka ludzkiego.
Czynniki zewnętrzne wpływające na powstawanie kurzajek na skórze
Oprócz czynników wewnętrznych, takich jak stan układu odpornościowego, istnieje szereg czynników zewnętrznych, które mogą zwiększać podatność na infekcję wirusem HPV i tym samym przyczyniać się do powstawania kurzajek. Środowisko, w którym przebywamy, oraz nasze codzienne nawyki higieniczne odgrywają znaczącą rolę w procesie zarażania.
Wilgotne i ciepłe środowisko, jak już wspomniano, jest idealnym miejscem do przetrwania i rozwoju wirusa HPV. Dlatego też miejsca takie jak baseny, jacuzzi, sauny, a także siłownie i szatnie, gdzie wilgoć często się utrzymuje, stanowią obszary podwyższonego ryzyka. Kiedy skóra jest ciągle narażona na wilgoć, jej bariera ochronna może ulec osłabieniu, co ułatwia wirusowi wniknięcie do organizmu. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem.
Uszkodzenia skóry, nawet te drobne i pozornie nieistotne, takie jak drobne skaleczenia, otarcia, zadrapania, pęknięcia naskórka (szczególnie na stopach w wyniku noszenia niewygodnego obuwia lub suchej skóry) czy nawet ukąszenia owadów, stanowią bramę dla wirusa HPV. Przez takie mikrourazy wirus może dostać się do głębszych warstw skóry i rozpocząć swój cykl rozwojowy. Dlatego też ważne jest, aby dbać o higienę ran i odpowiednio je zabezpieczać.
Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, również może przyczynić się do zarażenia. Niewystarczające mycie rąk po kontakcie z potencjalnie zakażonymi powierzchniami lub przedmiotami zwiększa ryzyko przeniesienia wirusa. Podobnie, dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku z osobami, które mogą być nosicielami wirusa, zwiększa prawdopodobieństwo infekcji.
Noszenie ciasnego, nieprzewiewnego obuwia, zwłaszcza w cieplejsze dni, może prowadzić do nadmiernego pocenia się stóp. Wilgotne środowisko wewnątrz butów sprzyja namnażaniu się wirusa HPV, który może być obecny na skórze lub zostać przeniesiony z zewnątrz. To często tłumaczy, dlaczego kurzajki podeszwowe są tak powszechne, zwłaszcza u osób aktywnych fizycznie.
Czy kurzajki mogą pojawić się z powodu stresu lub innych czynników psychologicznych
Chociaż bezpośrednią przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV), to stan psychiczny człowieka, a w szczególności chroniczny stres, może pośrednio wpływać na ich rozwój i utrudniać leczenie. Stres sam w sobie nie wywołuje kurzajek, ale może znacząco osłabić układ odpornościowy, który jest naszym głównym obrońcą przed wirusami.
Kiedy jesteśmy narażeni na długotrwały stres, nasz organizm produkuje zwiększone ilości kortyzolu, hormonu stresu. Kortyzol, w nadmiernych ilościach, ma działanie immunosupresyjne, co oznacza, że może hamować aktywność komórek odpornościowych odpowiedzialnych za zwalczanie infekcji. W takiej sytuacji wirus HPV, który mógł być obecny w organizmie w stanie uśpienia lub który właśnie wniknął, ma większe szanse na namnożenie się i wywołanie widocznych zmian skórnych w postaci brodawek.
Dlatego też osoby, które doświadczają silnego i długotrwałego stresu, mogą być bardziej podatne na zarażenie wirusem HPV, a także mogą zauważyć pojawienie się nowych kurzajek lub rozrost istniejących. Co więcej, stres może również utrudniać proces leczenia. Kiedy organizm jest obciążony stresem, regeneracja i procesy naprawcze mogą przebiegać wolniej, co może oznaczać, że tradycyjne metody usuwania kurzajek mogą być mniej skuteczne lub wymagać więcej czasu.
Warto również wspomnieć o pewnych rodzajach brodawek, które bywają powiązane z czynnikami emocjonalnymi, choć jest to temat wciąż badany przez naukowców. Czasami obserwuje się, że w okresach silnego napięcia emocjonalnego lub po traumatycznych przeżyciach, niektóre zmiany skórne mogą się nasilać. Chociaż nie ma bezpośredniego dowodu na to, że emocje wywołują kurzajki, to ich wpływ na ogólny stan zdrowia i funkcjonowanie układu odpornościowego jest niepodważalny.
W kontekście leczenia, techniki relaksacyjne, medytacja, czy dbanie o równowagę psychiczną mogą być cennym uzupełnieniem konwencjonalnych metod terapii kurzajek. Poprawa samopoczucia psychicznego może przyczynić się do wzmocnienia odporności, co z kolei może wspomóc organizm w walce z wirusem HPV i przyspieszyć proces zdrowienia. Dlatego też holistyczne podejście do zdrowia, uwzględniające zarówno ciało, jak i umysł, jest niezwykle ważne.
W jaki sposób wirus HPV wywołuje niekontrolowany wzrost komórek
Główną siłą napędową powstawania kurzajek jest zdolność wirusa brodawczaka ludzkiego (HPV) do manipulowania cyklem życiowym komórek ludzkich, prowadząc do ich niekontrolowanego rozrostu. Wirus HPV jest pasożytem, który potrzebuje żywych komórek gospodarza do swojego namnażania. Po wniknięciu do komórki naskórka, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub pozostaje w niej w formie episomalnej (poza chromosomowej).
Kluczowym mechanizmem działania wirusa jest jego zdolność do wpływania na białka regulujące cykl komórkowy. W normalnych warunkach podziały komórkowe są ściśle kontrolowane. Istnieją mechanizmy, które zapobiegają nadmiernemu namnażaniu się komórek i zapewniają ich prawidłowy rozwój i różnicowanie. Wirus HPV produkuje specyficzne białka, takie jak E6 i E7, które zakłócają działanie tych naturalnych regulatorów.
Białko E7 ma zdolność do wiązania się z białkami supresorowymi nowotworów, takimi jak Rb (retinoblastoma protein). Rb jest kluczowym czynnikiem hamującym podziały komórkowe. Kiedy E7 wiąże się z Rb, dezaktywuje je, co prowadzi do uwolnienia czynników transkrypcyjnych, które inicjują proces replikacji DNA i podziału komórkowego. W ten sposób wirus „zmusza” komórkę do częstszego podziału.
Z kolei białko E6 działa na inne ważne białko supresorowe, p53. P53 jest często nazywane „strażnikiem genomu” ze względu na jego rolę w wykrywaniu uszkodzeń DNA i inicjowaniu apoptozy (programowanej śmierci komórki), jeśli uszkodzenia są zbyt poważne. Białko E6 wirusa HPV wiąże się z p53 i prowadzi do jego degradacji. Pozbawienie komórki funkcji p53 oznacza, że nawet jeśli dojdzie do uszkodzeń DNA, komórka nie zostanie usunięta, a jej nieprawidłowe podziały będą kontynuowane.
Połączenie działania białek E6 i E7 prowadzi do sytuacji, w której komórki skóry gospodarza zaczynają się niekontrolowanie dzielić i różnicować w sposób odbiegający od normy. To właśnie ten nadmierny i nieprawidłowy wzrost komórek naskórka jest widoczny jako brodawka. W zależności od typu wirusa HPV i miejsca infekcji, ten niekontrolowany wzrost może przyjmować różne formy, od drobnych grudek po większe, brodate narośla.
Profilaktyka i higiena jako klucz do zapobiegania kurzajkom
Chociaż nie ma stuprocentowo skutecznej metody zapobiegania wszystkim infekcjom wirusem HPV, ponieważ jest on tak powszechny w środowisku, to stosowanie odpowiednich zasad profilaktyki i dbanie o higienę osobistą znacząco zmniejsza ryzyko zarażenia i powstawania kurzajek. Kluczem jest świadomość potencjalnych zagrożeń i podejmowanie świadomych działań ochronnych.
Jednym z najważniejszych kroków jest unikanie chodzenia boso w miejscach publicznych, gdzie istnieje ryzyko kontaktu z wirusem. Dotyczy to zwłaszcza wilgotnych i ciepłych środowisk, takich jak wspomniane już baseny, sauny, przebieralnie, szatnie czy ogólnodostępne prysznice. Noszenie klapek lub specjalnego obuwia ochronnego w takich miejscach stanowi skuteczną barierę ochronną dla stóp.
Należy również unikać bezpośredniego kontaktu skóry z osobami, u których widoczne są kurzajki. Dotyczy to zarówno sytuacji towarzyskich, jak i dzielenia się przedmiotami osobistego użytku. Nie należy pożyczać ani użyczać ręczników, gąbek, pilników do paznokci, czy innych przedmiotów, które mogły mieć kontakt z zainfekowaną skórą. Regularne mycie rąk, zwłaszcza po powrocie do domu lub po kontakcie z powierzchniami publicznymi, jest podstawą higieny i powinno być praktykowane przez wszystkich.
Dbanie o dobrą kondycję układu odpornościowego poprzez zdrową dietę, bogatą w witaminy i minerały, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie chronicznego stresu, również odgrywa niebagatelną rolę w profilaktyce. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zanim zdążą one wywołać objawy.
W przypadku aktywności seksualnej, stosowanie prezerwatyw może zmniejszyć ryzyko przeniesienia wirusa HPV, zwłaszcza w obrębie narządów płciowych, choć nie zapewnia stuprocentowej ochrony, ponieważ wirus może być obecny na skórze niepokrytej prezerwatywą. Istnieją również szczepionki przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, mogącymi powodować raka szyjki macicy, odbytu czy gardła, a także brodawki narządów płciowych. Szczepienia są zalecane zwłaszcza dla młodzieży przed rozpoczęciem aktywności seksualnej.
„`