Rehabilitacja stanowi kluczowy element powrotu do pełnej sprawności po urazach, chorobach czy operacjach. Jej nadrzędnym celem jest przywrócenie pacjentowi maksymalnej możliwej funkcji ruchowej, złagodzenie bólu oraz poprawa jakości życia. Zakres schorzeń, w których rehabilitacja odgrywa nieocenioną rolę, jest niezwykle szeroki i obejmuje problemy narządu ruchu, schorzenia neurologiczne, stany po operacjach, a także choroby układu krążenia czy oddechowego. Jest to proces złożony, wymagający indywidualnego podejścia i dopasowania terapii do konkretnych potrzeb i możliwości pacjenta. Fizjoterapeuci, wykorzystując różnorodne techniki i metody, pracują nad wzmocnieniem mięśni, poprawą zakresu ruchu w stawach, koordynacji, równowagi oraz wytrzymałości organizmu.
Współczesna rehabilitacja nie ogranicza się jedynie do sfery fizycznej. Coraz częściej uwzględnia się również aspekty psychologiczne i społeczne, które mają istotny wpływ na proces zdrowienia. Pacjenci po poważnych urazach czy chorobach często borykają się z lękiem, depresją czy poczuciem bezradności. W takich przypadkach wsparcie psychologiczne i możliwość powrotu do aktywności społecznej stają się równie ważne, co ćwiczenia fizyczne. Rehabilitacja to zatem holistyczne podejście do pacjenta, mające na celu przywrócenie mu pełni życia w każdym jego aspekcie.
Proces rehabilitacji rozpoczyna się zazwyczaj jak najszybciej po wystąpieniu problemu zdrowotnego, ponieważ wczesna interwencja często przynosi najlepsze rezultaty. Im szybciej pacjent zostanie objęty odpowiednią opieką, tym większa szansa na uniknięcie długotrwałych powikłań, takich jak przykurcze, zaniki mięśniowe czy przewlekły ból. Współpraca między pacjentem a zespołem terapeutycznym, składającym się zazwyczaj z lekarza, fizjoterapeuty, a czasem także innych specjalistów, jest fundamentem skutecznej rehabilitacji. Zaangażowanie pacjenta w proces terapeutyczny, regularne wykonywanie zaleconych ćwiczeń i stosowanie się do wskazówek specjalistów znacząco przyspiesza powrót do zdrowia.
Rehabilitacja narządu ruchu przywraca sprawność po urazach
Rehabilitacja narządu ruchu jest jedną z najczęściej realizowanych form terapii, skupiającą się na przywróceniu funkcji układu mięśniowo-szkieletowego. Dotyczy ona szerokiego spektrum schorzeń, począwszy od urazów sportowych, przez zwyrodnienia stawów, po stany po zabiegach chirurgicznych ortopedycznych. Celem jest zmniejszenie bólu, przywrócenie prawidłowego zakresu ruchu, wzmocnienie osłabionych mięśni oraz poprawa stabilności i koordynacji ruchowej. Szczególny nacisk kładziony jest na odzyskanie pełnej funkcjonalności, umożliwiającej pacjentowi powrót do codziennych aktywności, pracy zawodowej czy uprawiania sportu.
W przypadku urazów takich jak skręcenia, zwichnięcia czy złamania, rehabilitacja rozpoczyna się często już na etapie unieruchomienia, mając na celu zapobieganie powikłaniom. Po zdjęciu gipsu czy zakończeniu unieruchomienia, fizjoterapeuta dobiera indywidualny program ćwiczeń, który stopniowo zwiększa obciążenie i złożoność ruchów. Wykorzystuje się tu techniki takie jak kinezyterapia (leczenie ruchem), masaż, fizykoterapia (np. ultradźwięki, laser, elektroterapia) oraz terapia manualna. Ważne jest, aby ćwiczenia były wykonywane prawidłowo, pod okiem specjalisty, aby uniknąć pogorszenia stanu lub powstania nowych urazów.
Schorzenia zwyrodnieniowe, takie jak choroba zwyrodnieniowa stawów (artroza), również wymagają specjalistycznej rehabilitacji. W tym przypadku celem jest spowolnienie postępu choroby, zmniejszenie dolegliwości bólowych, poprawa ruchomości stawu oraz wzmocnienie mięśni otaczających staw, co odciąża go i poprawia jego stabilność. Ćwiczenia powinny być łagodne, nie powodować bólu i być dostosowane do aktualnych możliwości pacjenta. Często stosuje się również ćwiczenia w odciążeniu, np. w wodzie (hydroterapia), co pozwala na bezpieczne wykonywanie ruchów nawet przy znacznym ograniczeniu sprawności.
Rehabilitacja po operacjach ortopedycznych, takich jak endoprotezoplastyka stawu biodrowego czy kolanowego, jest kluczowa dla osiągnięcia optymalnych wyników. Program rehabilitacyjny rozpoczyna się zazwyczaj już w pierwszej dobie po zabiegu i obejmuje ćwiczenia oddechowe, ćwiczenia zapobiegające zakrzepicy, a także pierwsze, bardzo delikatne ćwiczenia ruchowe. Stopniowo zwiększa się ich intensywność i zakres, mając na celu przywrócenie pełnej ruchomości operowanego stawu, wzmocnienie mięśni i naukę prawidłowego chodu. Wczesne rozpoczęcie rehabilitacji znacząco skraca czas rekonwalescencji i zmniejsza ryzyko powikłań.
Rehabilitacja neurologiczna przywraca funkcje po uszkodzeniach mózgu
Rehabilitacja neurologiczna to złożony proces terapeutyczny skierowany do osób zmagających się z uszkodzeniami ośrodkowego lub obwodowego układu nerwowego. Dotyczy ona pacjentów po udarach mózgu, urazach czaszkowo-mózgowych, z chorobami neurodegeneracyjnymi takimi jak choroba Parkinsona czy stwardnienie rozsiane, a także z uszkodzeniami nerwów obwodowych czy rdzenia kręgowego. Głównym celem jest maksymalne odzyskanie utraconych funkcji, takich jak mowa, połykanie, ruchomość kończyn, równowaga, koordynacja, a także poprawa procesów poznawczych, takich jak pamięć czy koncentracja. Jest to terapia długoterminowa, wymagająca cierpliwości i zaangażowania zarówno pacjenta, jak i jego rodziny.
W przypadku udaru mózgu, gdzie dochodzi do uszkodzenia komórek nerwowych w wyniku zaburzeń krążenia, rehabilitacja powinna rozpocząć się jak najszybciej. Im wcześniej rozpocznie się terapię, tym większa szansa na neuroplastyczność, czyli zdolność mózgu do reorganizacji i przejmowania funkcji przez zdrowe obszary. Fizjoterapeuci stosują techniki mające na celu przywrócenie siły mięśniowej, poprawę zakresu ruchu w stawach, naukę prawidłowych wzorców ruchowych, a także poprawę chodu i równowagi. Często wykorzystywane są metody neurofizjologiczne, takie jak metoda NDT Bobath czy metoda PNF, które opierają się na stymulacji układu nerwowego i wykorzystaniu naturalnych wzorców ruchowych.
Rehabilitacja po urazach czaszkowo-mózgowych, które mogą być wynikiem wypadków komunikacyjnych, upadków czy urazów sportowych, jest równie istotna. Oprócz problemów ruchowych, pacjenci często doświadczają zaburzeń funkcji poznawczych, emocjonalnych i behawioralnych. Terapia obejmuje zatem nie tylko ćwiczenia fizyczne, ale także terapię zajęciową, terapię mowy (logopedyczną), a w niektórych przypadkach wsparcie psychologiczne. Celem jest reintegracja pacjenta ze społeczeństwem i umożliwienie mu jak najbardziej samodzielnego funkcjonowania.
Schorzenia neurodegeneracyjne, takie jak choroba Parkinsona, charakteryzują się postępującym uszkodzeniem neuronów. Rehabilitacja w tym przypadku ma na celu spowolnienie progresji objawów, utrzymanie jak najdłużej sprawności ruchowej, poprawę równowagi i koordynacji, a także łagodzenie sztywności mięśniowej i drżeń. Ćwiczenia są dostosowane do indywidualnych potrzeb pacjenta i mogą obejmować gimnastykę, ćwiczenia równoważne, a także techniki usprawniające mowę i połykanie. W przypadku stwardnienia rozsianego, rehabilitacja pomaga w radzeniu sobie ze zmęczeniem, osłabieniem mięśni, zaburzeniami czucia i równowagi.
Rehabilitacja po udarze mózgu jak odzyskać utracone zdolności
Udar mózgu jest nagłym stanem chorobowym, który może prowadzić do trwałego uszkodzenia mózgu i utraty różnorodnych funkcji. Rehabilitacja po udarze stanowi kluczowy element procesu powrotu do zdrowia, mający na celu maksymalne odzyskanie utraconych zdolności i poprawę jakości życia pacjenta. Proces ten jest zazwyczaj długotrwały i wymaga wielodyscyplinarnego podejścia, angażującego fizjoterapeutów, neurologów, logopedów, psychologów oraz terapeutów zajęciowych. Im szybciej rozpocznie się rehabilitacja, tym większe są szanse na skuteczne przywrócenie funkcji, dzięki zjawisku neuroplastyczności.
Fizjoterapeuci odgrywają fundamentalną rolę w rehabilitacji po udarze. Ich zadaniem jest praca nad przywróceniem siły mięśniowej, poprawą zakresu ruchu w kończynach, nauką prawidłowych wzorców ruchowych, a także poprawą stabilności posturalnej i równowagi. Stosuje się różnorodne techniki, takie jak ćwiczenia bierne, czynne, ćwiczenia oporowe, a także metody neurofizjologiczne, które wykorzystują naturalne mechanizmy ruchu i stymulują mózg do reorganizacji. Celem jest umożliwienie pacjentowi jak najszybszego powrotu do samodzielnego poruszania się, począwszy od siadania, przez stanie, aż po chód.
Logopedzi zajmują się problemami związanymi z komunikacją i połykaniem, które często pojawiają się po udarze. Dysfagia, czyli trudności w połykaniu, może prowadzić do niedożywienia i zachłystowego zapalenia płuc, dlatego jej leczenie jest priorytetem. Terapia logopedyczna obejmuje ćwiczenia usprawniające mięśnie odpowiedzialne za połykanie, naukę bezpiecznych technik jedzenia i picia, a także pracę nad poprawą artykulacji i odzyskaniem zdolności mówienia, jeśli doszło do afazji. Komunikacja jest kluczowa dla funkcjonowania społecznego, dlatego jej przywrócenie jest niezwykle ważne.
Terapia zajęciowa skupia się na usprawnianiu codziennych czynności, takich jak ubieranie się, przygotowywanie posiłków, higiena osobista czy pisanie. Terapeuta zajęciowy pomaga pacjentowi odzyskać niezależność w wykonywaniu tych czynności, dostosowując środowisko domowe, ucząc stosowania pomocy technicznych i modyfikując sposoby wykonywania zadań. Psycholog natomiast wspiera pacjenta i jego rodzinę w radzeniu sobie z trudnościami emocjonalnymi i psychicznymi, które często towarzyszą udarowi, takimi jak depresja, lęk czy poczucie straty. Holistyczne podejście, łączące wszystkie te elementy, zapewnia pacjentowi najlepsze szanse na powrót do pełnego życia.
Rehabilitacja po operacjach co pomaga wrócić do formy
Rehabilitacja pooperacyjna jest nieodzownym elementem procesu rekonwalescencji po wszelkiego rodzaju interwencjach chirurgicznych. Jej głównym celem jest przyspieszenie gojenia ran, zapobieganie powikłaniom, takim jak zrosty, zakrzepica czy infekcje, a także jak najszybsze przywrócenie pełnej sprawności i funkcji operowanego obszaru ciała. Zakres i intensywność rehabilitacji zależą od rodzaju i rozległości operacji, wieku pacjenta, jego ogólnego stanu zdrowia oraz ewentualnych chorób współistniejących. Wczesne rozpoczęcie odpowiednio dobranych ćwiczeń jest kluczowe dla osiągnięcia optymalnych rezultatów.
Po operacjach ortopedycznych, na przykład po wszczepieniu endoprotezy stawu biodrowego lub kolanowego, rehabilitacja skupia się na stopniowym zwiększaniu zakresu ruchu w operowanym stawie, wzmacnianiu mięśni otaczających staw oraz nauce prawidłowego chodu. Początkowo ćwiczenia są bardzo delikatne i mają na celu zapobieganie sztywności i obrzękom. Z czasem zwiększa się ich intensywność i złożoność, aby pacjent mógł jak najszybciej powrócić do samodzielnego poruszania się bez bólu i kul.
W przypadku operacji w obrębie klatki piersiowej lub jamy brzusznej, rehabilitacja odgrywa kluczową rolę w zapobieganiu powikłaniom oddechowym, takim jak zapalenie płuc czy niedodma. Ćwiczenia oddechowe, mające na celu pogłębienie oddechu i efektywne odkrztuszanie wydzieliny, są wprowadzane już w pierwszych dniach po zabiegu. Fizjoterapeuta może również stosować techniki drenażu ułożeniowego i oklepywania klatki piersiowej. Dodatkowo, ćwiczenia ruchowe pomagają w przywróceniu prawidłowej pracy mięśni brzucha i pleców, co jest ważne dla stabilizacji kręgosłupa i powrotu do aktywności fizycznej.
Po operacjach neurochirurgicznych, takich jak usunięcie guza mózgu czy operacja kręgosłupa, rehabilitacja jest procesem długoterminowym, który często obejmuje elementy rehabilitacji neurologicznej. Celem jest przywrócenie funkcji ruchowych, czuciowych, a także poznawczych, jeśli zostały one naruszone w wyniku choroby lub zabiegu. W zależności od lokalizacji i rozległości zmian, ćwiczenia mogą obejmować pracę nad poprawą siły mięśniowej, koordynacji, równowagi, a także nad funkcjami mowy, wzroku czy pamięci. Współpraca z zespołem specjalistów jest kluczowa dla osiągnięcia jak najlepszych wyników i powrotu pacjenta do możliwie najpełniejszej sprawności.
Rehabilitacja oddechowa czy układ krążenia wspomaga leczenie
Rehabilitacja oddechowa i rehabilitacja układu krążenia to specjalistyczne formy terapii, skierowane do osób zmagających się z przewlekłymi chorobami płuc, takimi jak POChP (przewlekła obturacyjna choroba płuc), astma czy mukowiscydoza, a także z chorobami serca, na przykład po zawale serca, z niewydolnością serca czy po operacjach kardiochirurgicznych. Celem tych terapii jest poprawa wydolności fizycznej, zmniejszenie objawów takich jak duszność czy męczliwość, zwiększenie tolerancji wysiłku, a także poprawa jakości życia pacjentów. Rehabilitacja ta ma charakter kompleksowy i obejmuje między innymi ćwiczenia fizyczne, edukację pacjenta oraz wsparcie psychologiczne.
W przypadku rehabilitacji oddechowej, szczególny nacisk kładziony jest na naukę prawidłowych technik oddychania, które pozwalają na bardziej efektywne wykorzystanie powietrza i zmniejszenie uczucia duszności. Stosuje się ćwiczenia wzmacniające mięśnie oddechowe, poprawiające ruchomość klatki piersiowej oraz techniki oczyszczania dróg oddechowych z zalegającej wydzieliny. Fizjoterapeuta dobiera indywidualny program ćwiczeń, uwzględniając stopień zaawansowania choroby i możliwości pacjenta. Ważne jest również nauczenie pacjenta rozpoznawania sygnałów ostrzegawczych pogorszenia stanu zdrowia i odpowiedniego reagowania w takich sytuacjach.
Rehabilitacja kardiologiczna, zwana również rehabilitacją serca, jest niezbędnym elementem powrotu do zdrowia po incydentach sercowych. Program rehabilitacyjny jest ściśle monitorowany przez lekarza kardiologa i fizjoterapeutę, a jego celem jest bezpieczne zwiększenie wydolności fizycznej, wzmocnienie mięśnia sercowego, poprawa profilu lipidowego, a także zmniejszenie czynników ryzyka chorób sercowo-naczyniowych, takich jak nadciśnienie tętnicze czy otyłość. Ćwiczenia fizyczne są stopniowo zwiększane pod względem intensywności i czasu trwania, a pacjent jest uczony, jak monitorować swój stan podczas wysiłku.
Edukacja pacjentów odgrywa kluczową rolę w obu rodzajach rehabilitacji. Pacjenci dowiadują się o swojej chorobie, sposobach jej leczenia, profilaktyce, a także o znaczeniu zdrowego stylu życia, w tym diety i aktywności fizycznej. Zrozumienie mechanizmów choroby i zasad postępowania znacząco zwiększa motywację pacjenta do przestrzegania zaleceń i aktywnego udziału w procesie leczenia. Wsparcie psychologiczne jest również ważne, ponieważ przewlekłe choroby mogą prowadzić do obniżenia nastroju, lęku i izolacji społecznej. Profesjonalne wsparcie pomaga pacjentom radzić sobie z emocjonalnymi skutkami choroby i powrócić do aktywnego życia.
Rehabilitacja przy chorobach reumatycznych poprawa komfortu życia
Choroby reumatyczne, obejmujące szerokie spektrum schorzeń dotyczących stawów, kości, mięśni oraz tkanki łącznej, często prowadzą do bólu, ograniczenia ruchomości, stanu zapalnego i stopniowego postępującego kalectwa. Rehabilitacja odgrywa tu niezwykle istotną rolę, nie tylko w łagodzeniu objawów i poprawie funkcji, ale przede wszystkim w zapobieganiu dalszemu postępowi choroby i znaczącej poprawie komfortu życia pacjentów. Kluczowe jest indywidualne dopasowanie terapii do konkretnego schorzenia, jego stadium oraz indywidualnych potrzeb i możliwości pacjenta.
W leczeniu chorób reumatycznych, takich jak reumatoidalne zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa czy łuszczycowe zapalenie stawów, fizjoterapia skupia się na kilku kluczowych obszarach. Po pierwsze, na łagodzeniu bólu i stanu zapalnego poprzez zastosowanie fizykoterapii, np. krioterapii (leczenia zimnem), terapii ultradźwiękami, laseroterapii czy elektroterapii. Po drugie, na utrzymaniu i poprawie zakresu ruchu w stawach, co zapobiega powstawaniu przykurczów i deformacji. Stosuje się tu delikatne ćwiczenia ruchowe, często wykonywane w wodzie (hydroterapia), która dzięki wyporowi zmniejsza obciążenie stawów.
Kolejnym ważnym elementem jest wzmocnienie mięśni otaczających stawy. Silne mięśnie odciążają stawy, poprawiają ich stabilność i zmniejszają obciążenie podczas poruszania się. Ćwiczenia siłowe są dobierane indywidualnie, tak aby nie przeciążać stawów objętych stanem zapalnym. Ważna jest również praca nad poprawą koordynacji ruchowej i równowagi, co zmniejsza ryzyko upadków, które mogą być szczególnie niebezpieczne dla osób z chorobami reumatycznymi. Terapia manualna, w tym masaż i mobilizacje stawów, może pomóc w rozluźnieniu napiętych mięśni i poprawie ruchomości.
Edukacja pacjenta jest nieodłącznym elementem rehabilitacji. Osoby chorujące na choroby reumatyczne powinny być świadome swojego schorzenia, zasad ochrony stawów, znaczenia aktywności fizycznej w okresach remisji oraz technik radzenia sobie z bólem w okresach zaostrzeń. Nauczanie ergonomicznych sposobów wykonywania codziennych czynności, stosowanie pomocy ortopedycznych oraz odpowiednia dieta i odpoczynek to elementy, które razem składają się na kompleksowe podejście do poprawy jakości życia osób zmagających się z chorobami reumatycznymi. Celem jest umożliwienie im prowadzenia jak najbardziej aktywnego i samodzielnego życia pomimo choroby.
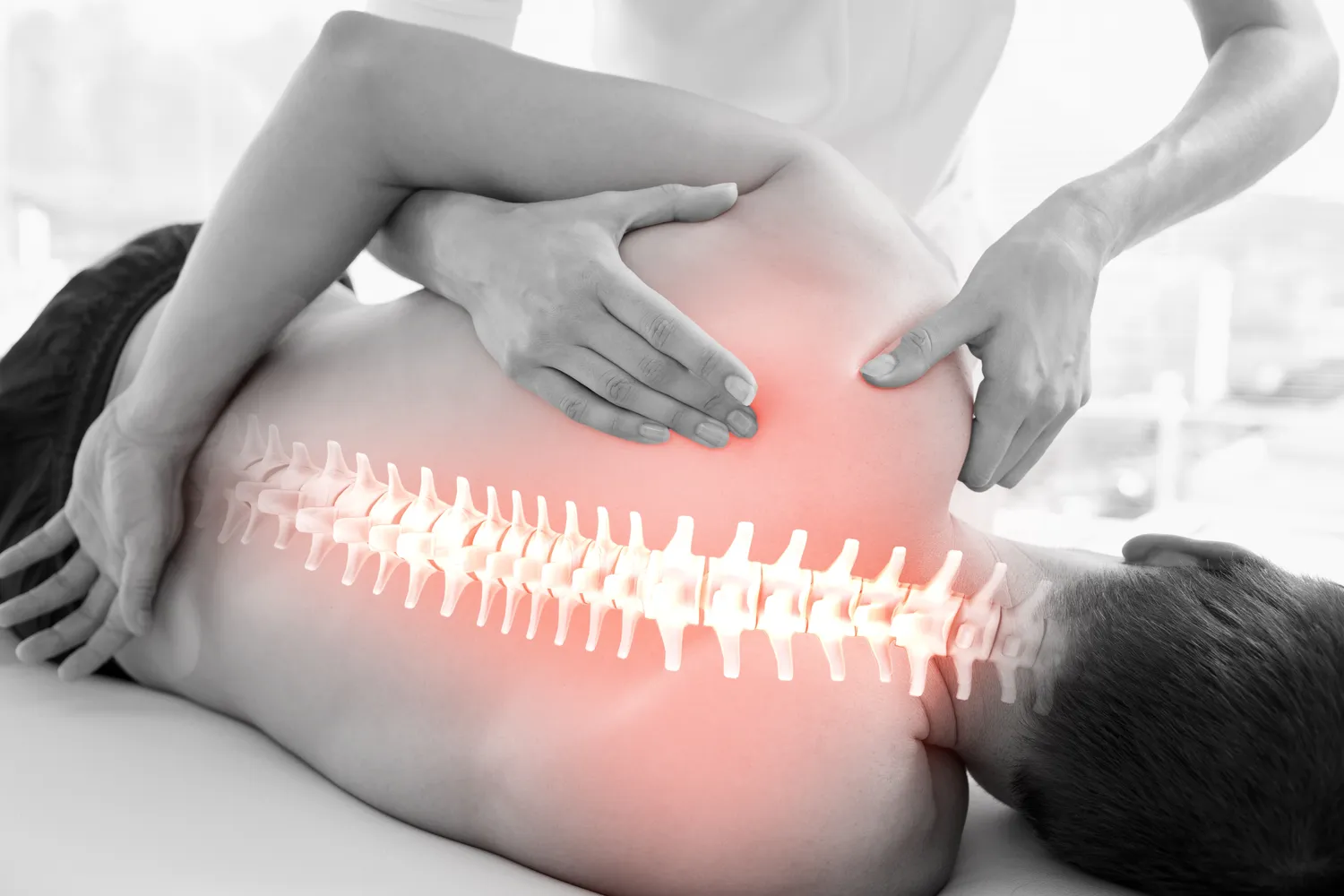
Rehabilitacja po urazach kręgosłupa i wadach postawy kluczowa dla zdrowia
Kręgosłup jest filarem naszego ciała, a jego prawidłowe funkcjonowanie jest kluczowe dla ogólnego stanu zdrowia i jakości życia. Urazy kręgosłupa, takie jak dyskopatie, przepukliny, skręcenia czy złamania, a także wady postawy, od kifozy po skoliozę, wymagają specjalistycznej rehabilitacji, która ma na celu nie tylko złagodzenie bólu, ale przede wszystkim przywrócenie prawidłowej funkcji, zapobieganie dalszym uszkodzeniom i poprawę postawy ciała. Jest to proces długotrwały, wymagający systematyczności i ścisłej współpracy pacjenta z fizjoterapeutą.
W przypadku urazów kręgosłupa, rehabilitacja rozpoczyna się od fazy ostrej, gdzie głównym celem jest zmniejszenie bólu i stanu zapalnego. Stosuje się wówczas techniki manualne, fizykoterapię, a także delikatne ćwiczenia rozluźniające i oddechowe. W miarę ustępowania objawów, przechodzi się do fazy podostrej i przewlekłej, gdzie nacisk kładziony jest na wzmocnienie mięśni głębokich stabilizujących kręgosłup, poprawę ruchomości segmentów kręgosłupa, a także naukę prawidłowych wzorców ruchowych podczas codziennych czynności. Kluczowe jest unikanie ruchów, które mogłyby pogorszyć stan, oraz stopniowe zwiększanie obciążenia.
Wady postawy, takie jak skolioza czy nadmierna kifoza, często rozwijają się w okresie wzrostu i mogą prowadzić do bólu pleców, ograniczenia ruchomości, a w późniejszym wieku do rozwoju zmian zwyrodnieniowych. Rehabilitacja w tym przypadku polega na ćwiczeniach wzmacniających osłabione grupy mięśniowe, rozciąganiu mięśni przykurczonych, a także na korekcji nieprawidłowych wzorców ruchowych i posturalnych. Bardzo ważna jest świadomość własnego ciała i nauka utrzymania prawidłowej postawy w ciągu dnia, zarówno podczas siedzenia, stania, jak i chodzenia. Często stosuje się również specjalistyczne ćwiczenia, takie jak te z koncepcji Schroth, które są dedykowane leczeniu skolioz.
Rehabilitacja po operacjach kręgosłupa, na przykład po usunięciu przepukliny dysku czy stabilizacji kręgosłupa, jest procesem niezwykle ważnym dla powrotu do pełnej sprawności. Program rehabilitacyjny jest ściśle dostosowany do rodzaju przeprowadzonej operacji i zaleceń lekarza. Początkowo skupia się na ochronie operowanego obszaru, stopniowo wprowadzając ćwiczenia wzmacniające i mobilizacyjne. Celem jest przywrócenie prawidłowej ruchomości, siły mięśniowej i stabilności kręgosłupa, a także umożliwienie pacjentowi powrotu do aktywności zawodowej i codziennego życia bez bólu i ograniczeń. Edukacja pacjenta na temat profilaktyki i zasad bezpiecznego poruszania się jest kluczowa dla długoterminowych efektów terapii.