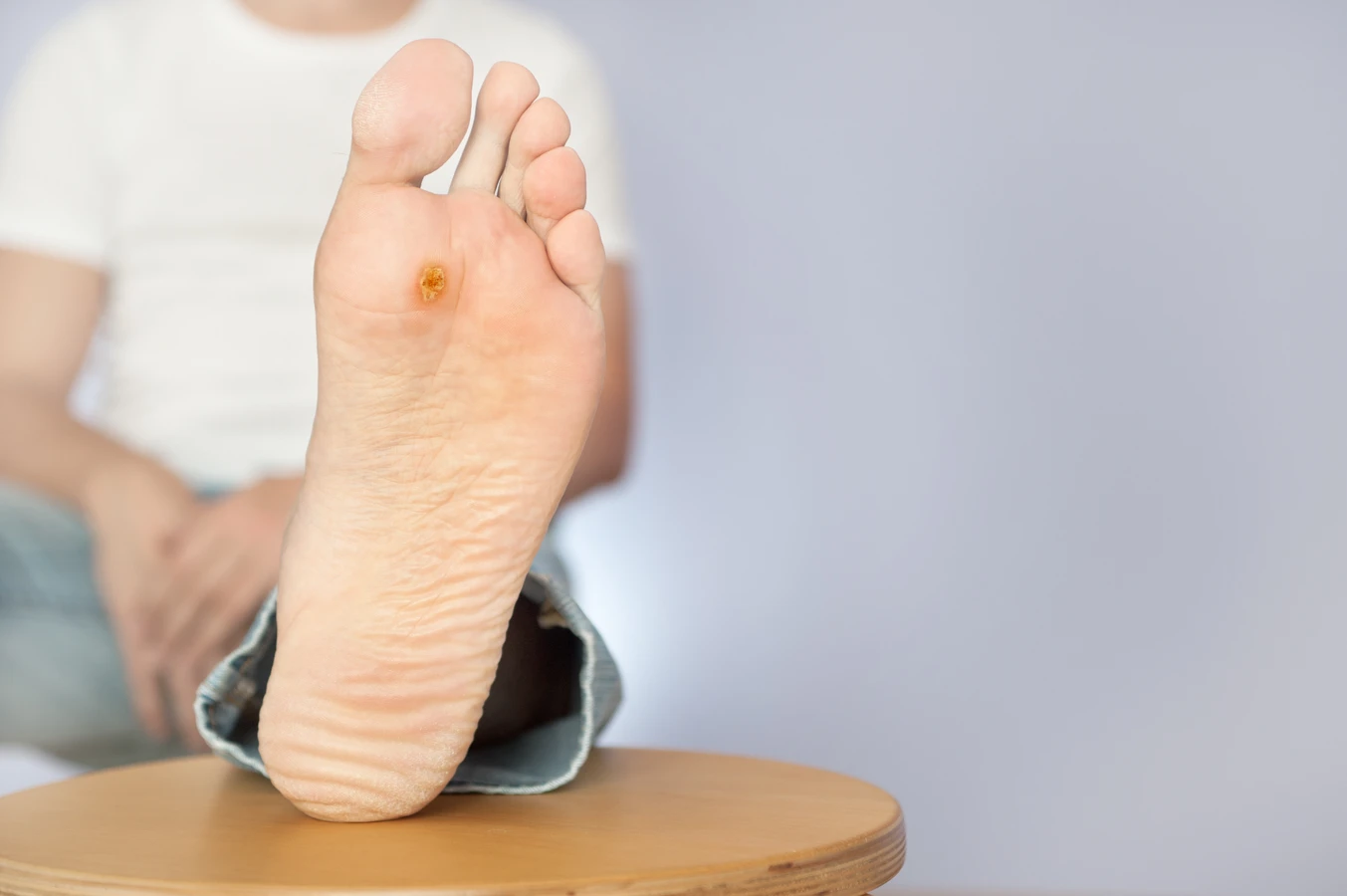
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się u osób w każdym wieku. Ich obecność często jest źródłem dyskomfortu, zarówno fizycznego, jak i estetycznego. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania oraz właściwego postępowania w przypadku ich pojawienia się. Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których niektóre są odpowiedzialne za powstawanie brodawek skórnych. Infekcja HPV zazwyczaj nie daje żadnych objawów przez pewien czas, a wirus może pozostawać w ukryciu w organizmie, czekając na sprzyjające warunki do rozwoju. Sprzyjające warunki to między innymi osłabienie układu odpornościowego, uszkodzenia skóry czy wilgotne środowisko, które sprzyja namnażaniu się wirusa.
Drogą przenoszenia wirusa jest przede wszystkim bezpośredni kontakt ze skórą osoby zainfekowanej lub pośredni, poprzez dotykanie skażonych przedmiotów czy powierzchni. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy sauny, stanowią idealne środowisko do rozprzestrzeniania się wirusa HPV ze względu na panującą tam wilgoć i częsty kontakt bosej stopy z podłożem. Warto pamiętać, że wirus jest bardzo zakaźny, a pojedyncza osoba może stać się nosicielem, nawet nieświadomie, nawet jeśli sama nie ma widocznych objawów infekcji.
Ważne jest, aby rozróżnić kurzajki od innych zmian skórnych, ponieważ nie każda grudka czy narośl jest brodawką wirusową. Czasami pod skórą mogą kryć się inne, potencjalnie groźniejsze zmiany, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem. Samoistne leczenie nieznanych zmian skórnych może być nie tylko nieskuteczne, ale także prowadzić do pogorszenia stanu.
Przyczyny powstawania kurzajek i czynniki ryzyka
Główną i niezmienną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest powszechnie obecny w środowisku i potrafi przetrwać na różnych powierzchniach, zwłaszcza w wilgotnych i ciepłych warunkach. Wirus dostaje się do organizmu przez mikrouszkodzenia naskórka, takie jak drobne skaleczenia, otarcia czy pęknięcia skóry. Nawet niewielkie uszkodzenie, które nie jest widoczne gołym okiem, może stanowić bramę dla wirusa.
Istnieje ponad sto typów wirusa HPV, a każdy z nich może wywoływać specyficzne rodzaje brodawek. Niektóre typy wirusa preferują skórę rąk i stóp, prowadząc do powstawania powszechnie znanych kurzajek. Inne typy mogą atakować inne części ciała, w tym błony śluzowe, co może prowadzić do rozwoju brodawek płciowych. Ważne jest, aby zrozumieć, że nawet jeśli dana osoba nie ma widocznych kurzajek, może być nosicielem wirusa i potencjalnie zarażać innych.
Istnieje szereg czynników, które znacząco zwiększają ryzyko zarażenia się wirusem HPV i rozwoju kurzajek. Osłabiony układ odpornościowy jest jednym z kluczowych czynników. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych po przeszczepach narządów lub osób zakażonych wirusem HIV, są bardziej podatne na infekcje wirusowe, w tym HPV. Ich organizm ma mniejszą zdolność do zwalczania wirusa, co ułatwia jego namnażanie i manifestację w postaci brodawek.
Innym istotnym czynnikiem jest wilgotne środowisko. Wirus HPV doskonale rozwija się w miejscach, gdzie panuje wysoka wilgotność, co sprawia, że baseny, sauny, łaźnie i szatnie sportowe są miejscami o podwyższonym ryzyku infekcji. Długotrwałe moczenie skóry, na przykład podczas pływania, może prowadzić do jej zmiękczenia i utraty naturalnej bariery ochronnej, co ułatwia wirusowi wniknięcie. Używanie wspólnych ręczników, klapek czy innych przedmiotów higieny osobistej w takich miejscach również zwiększa ryzyko przeniesienia wirusa.
Nadmierne pocenie się stóp, zwłaszcza w połączeniu z noszeniem nieoddychającego obuwia, również może sprzyjać rozwojowi kurzajek na stopach. Wilgotna i ciepła skóra stwarza idealne warunki dla wirusa. Dodatkowo, nawracające mikrourazy skóry na stopach, na przykład wynikające z noszenia niewygodnych butów, mogą ułatwiać wirusowi penetrację. Dzieci i młodzież są często bardziej podatne na infekcje HPV ze względu na ich aktywność fizyczną i częstsze narażenie na kontakt z wirusem w miejscach publicznych.
Jak wirus brodawczaka ludzkiego powoduje powstawanie kurzajek
Kluczowym mechanizmem działania wirusa jest jego zdolność do zaburzania normalnego cyklu podziału komórek. Wirus HPV stymuluje nadmierną produkcję keratyny, białka, które jest głównym budulcem naskórka i włosów. Ta nadmierna produkcja keratyny powoduje zgrubienie i zrogowacenie skóry w miejscu infekcji, tworząc widoczną brodawkę. Komórki zainfekowane wirusem dzielą się znacznie szybciej niż zdrowe komórki, co prowadzi do powstania wypukłej, nierównej struktury.
Czas inkubacji wirusa HPV jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie osoba zainfekowana może nie wykazywać żadnych objawów, a wirus pozostaje nieaktywny. Dopiero gdy układ odpornościowy jest osłabiony lub pojawią się sprzyjające warunki, wirus zaczyna się aktywnie namnażać i manifestować w postaci brodawki. To dlatego nie zawsze natychmiast po kontakcie z wirusem pojawia się kurzajka.
Istnieje wiele typów wirusa HPV, a ich specyficzność określa, gdzie na ciele mogą się pojawić kurzajki. Niektóre typy wirusa są silnie tropowe do skóry dłoni i stóp, powodując powstawanie brodawek pospolitych. Inne typy mogą być odpowiedzialne za brodawki na twarzy, łokciach, kolanach, a nawet w okolicy narządów płciowych (w tym przypadku mówimy o innych rodzajach wirusów HPV, które są przenoszone drogą płciową i mogą prowadzić do zmian nowotworowych). Zrozumienie tej specyficzności jest ważne dla właściwej diagnozy i leczenia.
Ważne jest, aby podkreślić, że kurzajki są zmianami łagodnymi i w większości przypadków znikają samoistnie, gdy układ odpornościowy skutecznie zwalczy wirusa. Jednak proces ten może trwać miesiącami, a nawet latami, dlatego wiele osób decyduje się na leczenie, aby przyspieszyć ten proces i złagodzić dyskomfort. Sam fakt pojawienia się kurzajki świadczy o tym, że wirus HPV znalazł drogę do organizmu i tymczasowo zdominował lokalną odpowiedź immunologiczną.
Różne rodzaje kurzajek i ich umiejscowienie
Kurzajki nie są jednorodną zmianą skórną. W zależności od typu wirusa HPV, który wywołał infekcję, oraz od miejsca na ciele, w którym się pojawiły, mogą przybierać różne formy. Zrozumienie tych różnic jest pomocne zarówno w diagnozie, jak i w wyborze odpowiedniej metody leczenia. Każdy rodzaj kurzajki ma swoje charakterystyczne cechy, które pozwalają odróżnić ją od innych zmian skórnych.
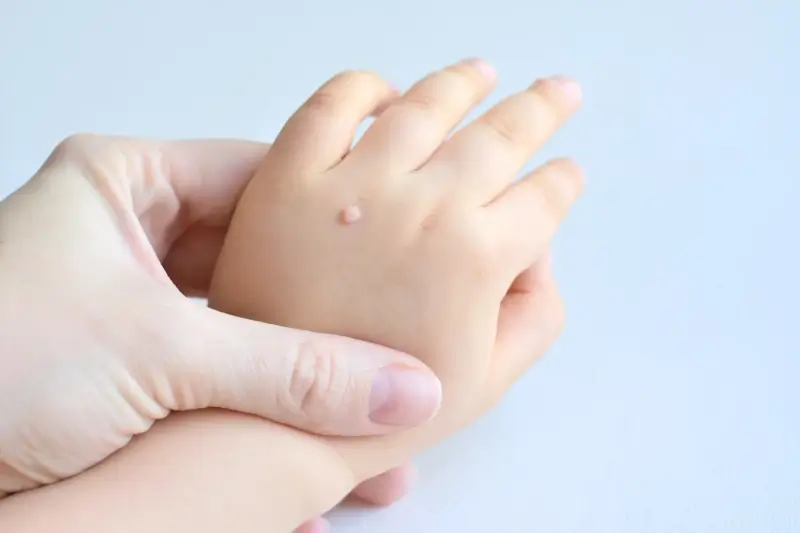
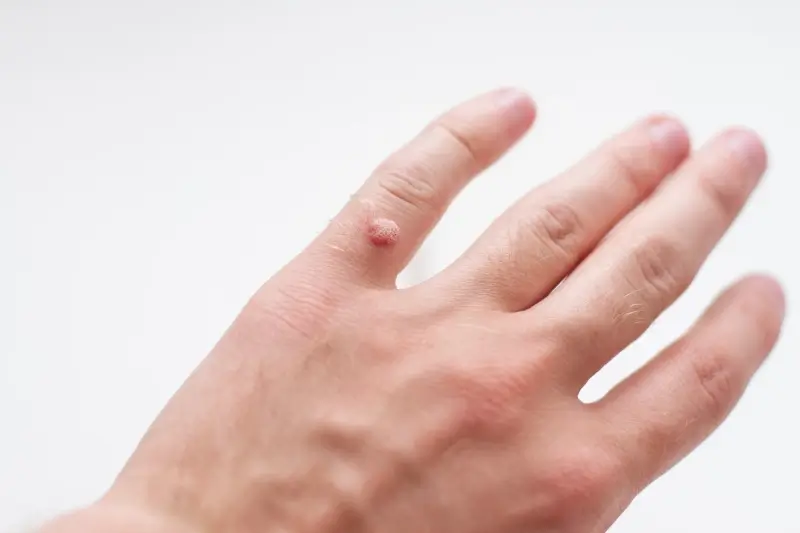
Najczęściej spotykane są brodawki pospolite, znane po prostu jako kurzajki. Zazwyczaj pojawiają się na dłoniach, palcach i na stopach. Mają nieregularną, chropowatą powierzchnię i mogą być lekko wypukłe. Często mają kolor skóry, ale mogą być też lekko ciemniejsze. Brodawki na stopach, zwane brodawkami podeszwowymi, mogą być szczególnie bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Czasami mogą być pokryte zrogowaciałym naskórkiem, co utrudnia ich identyfikację.
Innym rodzajem są brodawki płaskie. Są one mniejsze, gładsze i mają bardziej płaski kształt niż brodawki pospolite. Często występują w skupiskach, szczególnie na grzbietach dłoni, twarzy i nogach. Mogą być lekko żółtawe, brązowe lub w kolorze skóry. Chociaż nie są tak bolesne jak brodawki podeszwowe, ich liczebność i położenie na twarzy może być źródłem dyskomfortu estetycznego.
Brodawki nitkowate, zwane także palczastymi, charakteryzują się wydłużonym, nitkowatym kształtem. Najczęściej pojawiają się na twarzy, wokół ust, nosa i na powiekach. Są one zazwyczaj cienkie i mogą szybko rosnąć. Ze względu na delikatne umiejscowienie, wymagają szczególnej ostrożności w leczeniu, aby uniknąć uszkodzenia wrażliwych tkanek.
Brodawki mozaikowe to skupiska brodawek, które zlewają się ze sobą, tworząc większą, spłaszczoną zmianę. Często występują na dłoniach i stopach. Mogą być trudniejsze do leczenia ze względu na rozległość i głębokość infekcji.
Warto również wspomnieć o brodawkach narządów płciowych (kłykcinach kończystych), które są wywoływane przez inne typy wirusa HPV i mają odmienny sposób przenoszenia (głównie drogą płciową). Chociaż nie są to typowe kurzajki skórne, są one również spowodowane przez wirus brodawczaka ludzkiego i wymagają specyficznego leczenia.
Jak dochodzi do zarażenia kurzajkami i profilaktyka
Zarażenie wirusem HPV, który prowadzi do powstania kurzajek, jest procesem, który może odbywać się na wiele sposobów. Zrozumienie mechanizmów przenoszenia jest kluczowe do skutecznego zapobiegania infekcji. Wirus jest bardzo zaraźliwy i łatwo rozprzestrzenia się w środowisku, zwłaszcza tam, gdzie panuje wysoka wilgotność i występuje bezpośredni kontakt ze skórą.
Najczęstszą drogą przenoszenia jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Jeśli osoba ma aktywne kurzajki, może nieświadomie przenosić wirusa na inne osoby podczas zwykłych czynności, takich jak podawanie ręki. Wirus może również pozostawać na przedmiotach, z którymi kontaktowała się osoba zainfekowana, takich jak ręczniki, ubrania, klamki czy poręcze. Dotknięcie takiej skażonej powierzchni, a następnie przetarcie oka, ust czy zadrapanie skóry, może doprowadzić do infekcji.
Szczególnie narażone na zarażenie są miejsca publiczne o podwyższonej wilgotności. Baseny, siłownie, łaźnie, sauny, przebieralnie i prysznice to miejsca, gdzie wirus HPV często występuje. Chodzenie boso po tych powierzchniach znacząco zwiększa ryzyko infekcji, ponieważ wirus może wniknąć przez drobne skaleczenia lub pęknięcia na stopach. Z tego powodu zaleca się noszenie klapek w takich miejscach.
Po zakażeniu, wirus HPV może pozostawać w ukryciu w organizmie przez pewien czas, zanim pojawi się widoczna kurzajka. Okres inkubacji jest zmienny i może trwać od kilku tygodni do kilku miesięcy. W tym czasie osoba jest już nosicielem wirusa i może nieświadomie zarażać innych, nawet jeśli sama nie ma widocznych brodawek.
Profilaktyka jest kluczowa w zapobieganiu zarażeniu kurzajkami. Podstawową zasadą jest unikanie bezpośredniego kontaktu z istniejącymi kurzajkami u innych osób oraz dbanie o higienę osobistą. W miejscach publicznych zawsze warto nosić klapki ochronne, zwłaszcza pod prysznicem i w okolicach basenu. Po powrocie do domu należy dokładnie umyć ręce, szczególnie po kontakcie z przedmiotami, które mogły być dotykane przez wiele osób.
Warto również dbać o ogólną kondycję organizmu i wspierać układ odpornościowy. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu i regularna aktywność fizyczna pomagają organizmowi skuteczniej zwalczać infekcje wirusowe. Unikanie stresu również ma pozytywny wpływ na funkcjonowanie układu odpornościowego. W przypadku skaleczeń czy otarć skóry, należy je szybko dezynfekować i opatrywać, aby zapobiec wnikaniu wirusów.
Jakie są objawy kurzajek i kiedy udać się do lekarza
Kurzajki, choć często są łagodne, mogą powodować szereg objawów, które wpływają na komfort życia. Rozpoznanie tych objawów jest ważnym krokiem do podjęcia odpowiednich działań. Zazwyczaj kurzajki są widoczne gołym okiem, ale ich wygląd może się różnić w zależności od typu i lokalizacji.
Najbardziej charakterystycznym objawem jest pojawienie się na skórze grudki lub narośli. Zazwyczaj ma ona nierówną, chropowatą powierzchnię, która przypomina kalafior lub guzek. Kolor kurzajki może być zbliżony do koloru skóry, ale może być również lekko żółtawy, brązowy lub szary. W przypadku brodawek na stopach, nacisk podczas chodzenia może powodować, że stają się one płaskie i wbudowują się w skórę, a ich powierzchnia staje się często bardziej zrogowaciała.
Ból jest kolejnym częstym objawem, szczególnie w przypadku kurzajek na stopach, które są uciskane podczas stania i chodzenia. Brodawki podeszwowe mogą powodować uczucie dyskomfortu lub bólu podczas chodu, co może prowadzić do zmiany sposobu poruszania się. Na rękach kurzajki mogą być drażniące i łatwo ulegać uszkodzeniom, co może prowadzić do krwawienia i bólu.
Swędzenie jest mniej częstym, ale możliwym objawem. W niektórych przypadkach kurzajki mogą powodować uczucie lekkiego swędzenia, zwłaszcza gdy zaczynają się rozrastać lub gdy są podrażnione. Warto pamiętać, że drapanie kurzajki może prowadzić do rozprzestrzeniania się wirusa na inne części ciała.
Kiedy należy skonsultować się z lekarzem? W pierwszej kolejności, jeśli pojawią się jakiekolwiek wątpliwości co do charakteru zmiany skórnej. Nie każda narośl jest kurzajką, a niektóre zmiany mogą wymagać innego leczenia lub być objawem poważniejszej choroby. Jeśli kurzajka pojawia się w nietypowym miejscu, na przykład na twarzy lub w okolicy narządów płciowych, konsultacja lekarska jest wskazana.
Należy udać się do lekarza również wtedy, gdy kurzajka jest bardzo bolesna, krwawi, szybko rośnie, zmienia kolor lub kształt. Szczególną uwagę należy zwrócić na zmiany pojawiające się u osób z osłabionym układem odpornościowym, np. u pacjentów po przeszczepach, zakażonych HIV czy przyjmujących leki immunosupresyjne. W takich przypadkach wirus HPV może wykazywać agresywniejsze zachowanie.
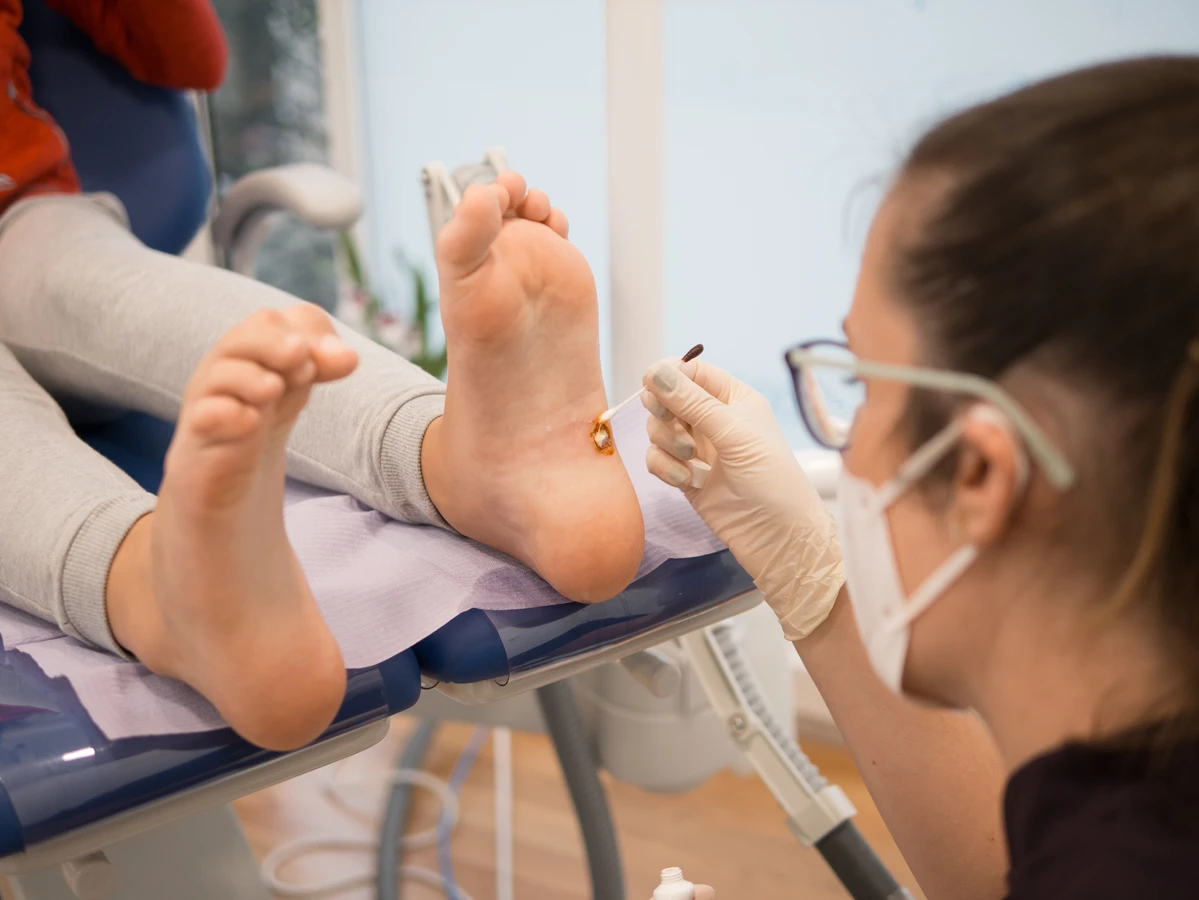
Jeśli kurzajki są liczne, trudne do samodzielnego wyleczenia lub nawracają pomimo stosowania domowych metod, wizyta u dermatologa jest konieczna. Lekarz będzie mógł postawić trafną diagnozę i zaproponować odpowiednie metody leczenia, takie jak krioterapię, elektrokoagulację, laserowe usuwanie czy leczenie farmakologiczne. Wczesna interwencja lekarska może zapobiec rozprzestrzenianiu się infekcji i zminimalizować ryzyko powikłań.
Dostępne metody leczenia kurzajek i domowe sposoby
Kurzajki, choć często znikają samoistnie, mogą być uciążliwe i bolesne, dlatego wiele osób decyduje się na ich leczenie. Istnieje szeroki wachlarz metod terapeutycznych, od profesjonalnych zabiegów medycznych po domowe sposoby. Wybór odpowiedniej metody zależy od rodzaju kurzajki, jej lokalizacji, wielkości oraz indywidualnych preferencji pacjenta.
Metody profesjonalne stosowane przez lekarzy dermatologów obejmują:
- Krioterapię: Zamrażanie kurzajki ciekłym azotem, co powoduje zniszczenie zainfekowanych komórek. Zabieg może być bolesny i wymagać kilku sesji.
- Elektrokoagulację: Usunięcie kurzajki za pomocą prądu elektrycznego, który ścina białko i zamyka naczynia krwionośne.
- Laserowe usuwanie: Wykorzystanie wiązki lasera do precyzyjnego usunięcia tkanki kurzajki. Metoda skuteczna, ale może pozostawiać blizny.
- Leczenie farmakologiczne: Stosowanie preparatów na receptę, zawierających np. kwasy salicylowy lub inne substancje keratolityczne, które pomagają usunąć zrogowaciałą warstwę skóry.
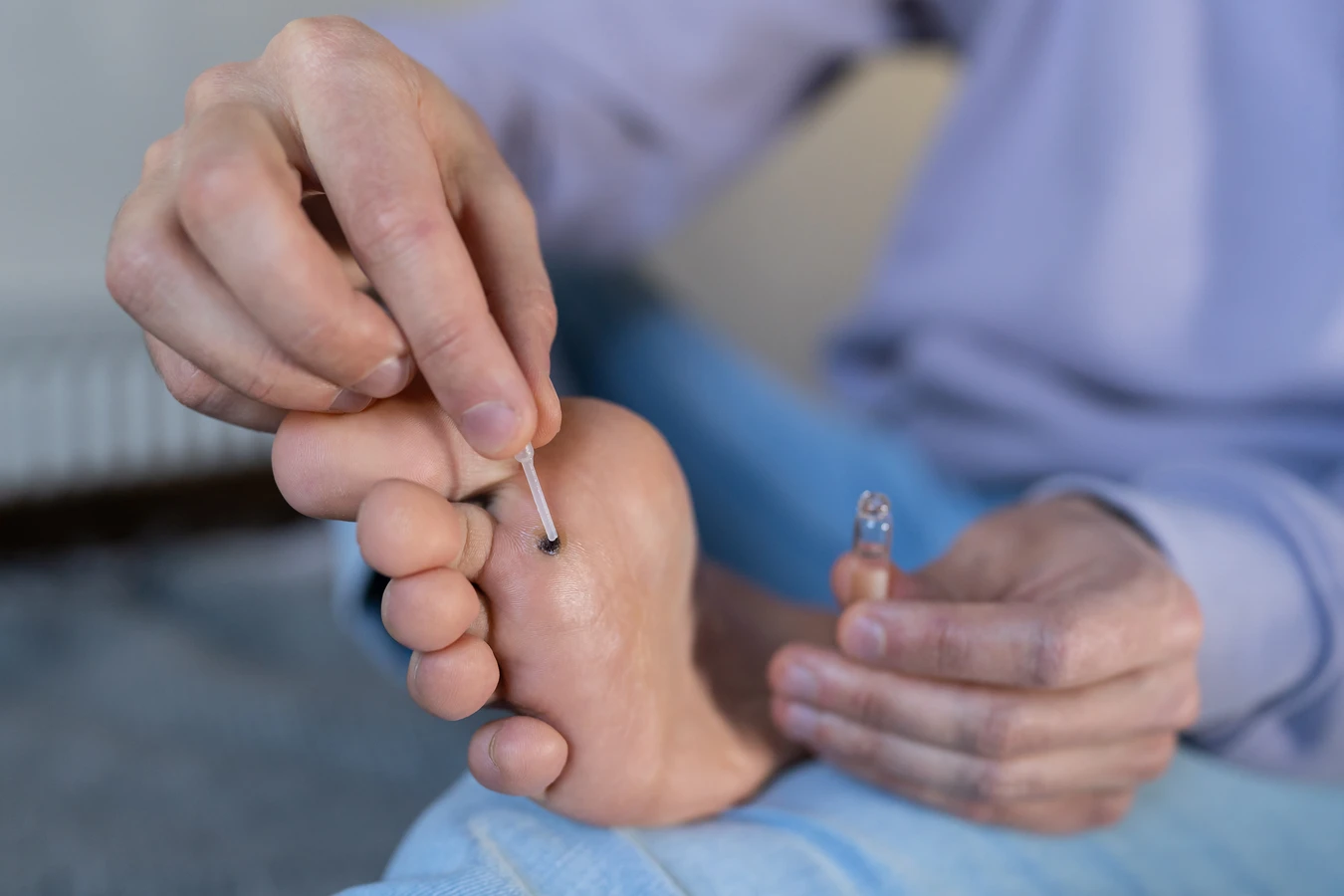
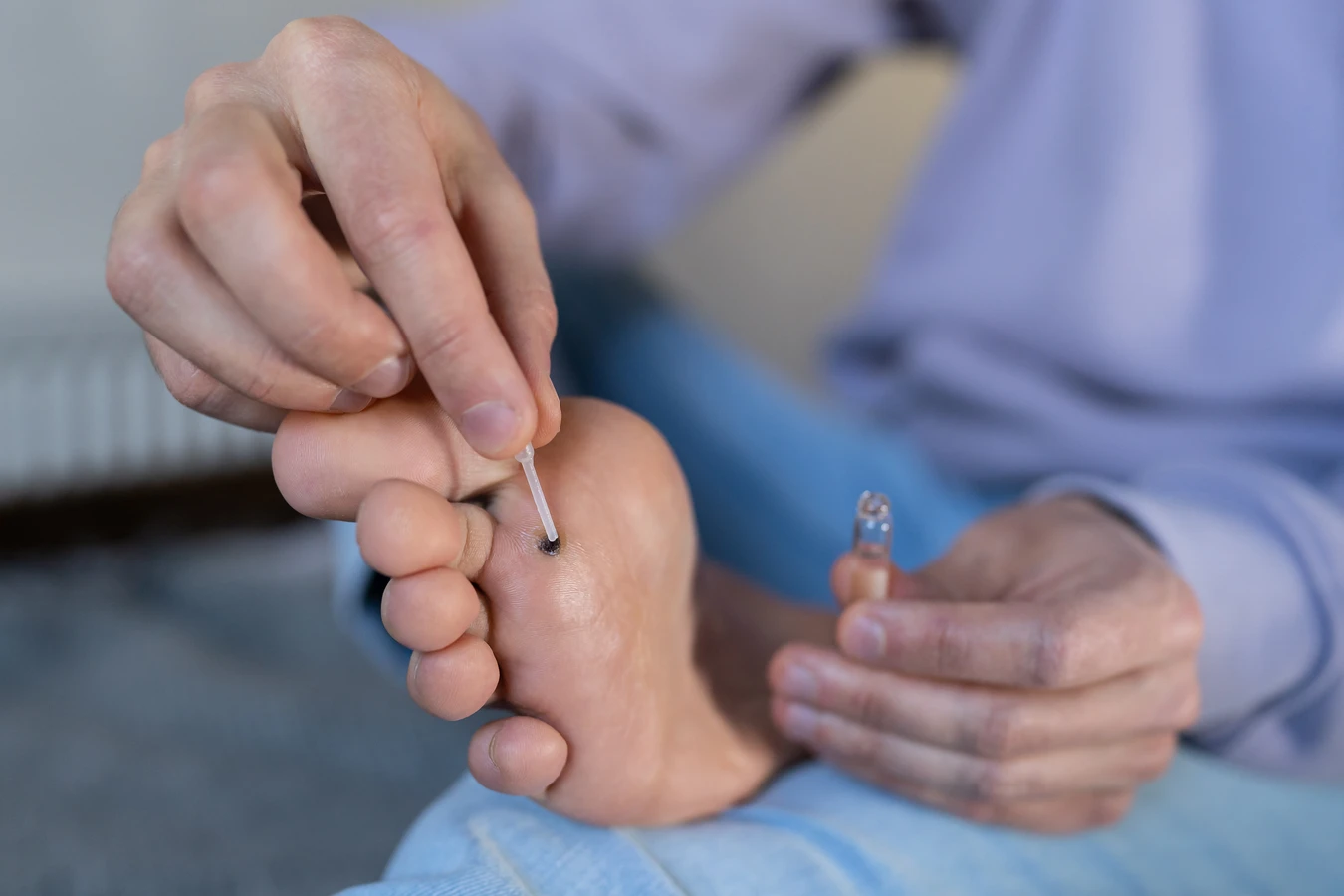
- Krioterapia kontaktowa: Metoda dostępna w aptekach, wykorzystująca podobny mechanizm do profesjonalnej krioterapii, ale o niższej temperaturze.
Oprócz metod medycznych, istnieje wiele domowych sposobów, które mogą wspomóc leczenie kurzajek. Należy jednak pamiętać, że są one mniej skuteczne i mogą wymagać cierpliwości:
- Kwas salicylowy: Dostępny w formie plastrów, płynów i maści. Pomaga zmiękczyć i złuszczyć zrogowaciałą warstwę skóry, stopniowo usuwając kurzajkę.
- Plastry z kwasem salicylowym: Wygodne w użyciu, stopniowo uwalniają substancję aktywną.
- Ocet jabłkowy: Moczenie kurzajki w occie jabłkowym lub przykładanie nasączonego wacika może pomóc w jej usunięciu. Kwas zawarty w occie ma działanie antybakteryjne i keratolityczne.
- Olejek z drzewa herbacianego: Posiada właściwości antyseptyczne i przeciwwirusowe. Należy stosować go ostrożnie, rozcieńczony z olejem bazowym, aby uniknąć podrażnień.
- Czosnek: Zawiera związki o działaniu przeciwwirusowym. Przykładanie rozgniecionego ząbka czosnku na kurzajkę przez noc może pomóc.
Niezależnie od wybranej metody, ważne jest, aby być cierpliwym i konsekwentnym. Leczenie kurzajek może trwać długo, a nawroty są możliwe. W przypadku wątpliwości, nawracających problemów lub braku poprawy, zawsze warto skonsultować się z lekarzem dermatologiem, który dobierze najskuteczniejszą terapię.